Brystkræft
Brystkræft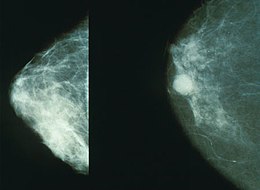 Mammogram, der viser brystkræft til højre.
Mammogram, der viser brystkræft til højre.
| Specialitet | Onkologi |
|---|
| CISP - 2 | X76 |
|---|---|
| ICD - 10 | C50 |
| CIM - 9 | 174 - 175 , V10.3 |
| OMIM | 114480 |
| Sygdomme DB | 1598 |
| MedlinePlus | 000913 |
| eMedicine | 1947145, 345979 og 1276001 |
| eMedicine |
med / 2808 med / 3287 radio / 115 plast / 521 |
| MeSH | D001943 |
| Medicin | Ethinyløstradiol , fluoxymesteron ( i ) , vinblastin , capecitabin , dexrazoxan , idarubicin , methotrexat , carboplatin , paclitaxel , mitoxantron , vinorelbin , trastuzumab , anastrozol , toremifen ( i ) , letrozol , exemestan , epirubicin , docetaxel , tamoxifen , diethylstilbestrol , irinotecan , cisplatin , estradiol , cyclophosphamid , chlorambucil , methyltestosteron ( i ) , melphalan , sargramostim ( i ) , leuprorelin , fulvestrant ( i ) , doxorubicin , ifosfamid , testolacton ( i ) , fluoruracil , aminoglutethimid ( i ) , megestrol ( i ) , goserelinacetat ( en ) , nandrolon , neratinib , tamoxifen , vinorelbin og eribulin |
| UK patient | Brystkræft-pro |
Den brystcancer er en ondartet tumor i brystkirtlen . Med andre ord er det en kræft, der starter i de cellulære enheder, hvis funktion er at udskille mælk, de dukto-lobulære enheder i brystet , primært hos kvinder . 8 ud af 10 brystkræft opstår efter 50 år.
Den første kræft i verden, i 2016, rammer den 1,8 millioner kvinder om året på verdensplan, inklusive 50.000 kvinder i Frankrig. En ud af otte kvinder forventes diagnosticeret med brystkræft i hendes levetid. Behandling af brystkræft er forbedret dramatisk gennem årene, hvilket har ført til flere tilfælde af remission.
5 til 10% af disse kræftformer har en arvelig genetisk oprindelse ; 85 til 90% af tilfældene (såkaldt sporadisk eller ikke-arvelig form ) har miljømæssig eller ukendt oprindelse. En betydelig andel af sporadisk brystkræft induceres ved at tage hormoner, østrogen og progesteron indeholdt i svangerskabsforebyggende midler eller behandlinger mod overgangsalderen. Risikofaktorerne er også forbruget af alkohol , sukker, mejeriprodukter, hydrogenerede fedtstoffer , fedme , mangel på fysisk aktivitet. En sen første graviditet og fravær af amning vil også fremme denne kræft.
Behandlingen vil ifølge protokollerne kalde til kirurgi, strålebehandling, kemoterapi, kombinationen af disse behandlinger kan suppleres med hormonbehandling.
Epidemiologi
Risikoen stiger markant med alderen mellem 30 og 60 år; det er derefter homogent mellem 60 og 80 år; den gennemsnitlige alder for diagnose er 61 år.
Der er visse disponerende genetiske faktorer såvel som hormonelle faktorer.
Det skal bemærkes, at forekomsten er faldet markant (med knap 9%) i USA siden 2003 og også i Frankrig, hvilket svarer til en lavere anvendelse af hormonbehandling i overgangsalderen .
I 2002 blev næsten 1,1 millioner nye tilfælde vurderet med over 400.000 dødsfald som følge af brystkræft. Forekomsten ser ud til at stige støt med over 1,6 millioner nye tilfælde i 2010 og 425.000 dødsfald. Næsten fire millioner kvinder udvikler brystkræft . Hyppigheden af histologiske undersøgelser, derafsluttes i brystkræft, afhænger frem for alt af screeningens intensitet (se overdiagnose ). Dødeligheden er faldet betydeligt siden 1990'erne i de udviklede lande. Det fortsætter med at vokse i andre lande.
Brystkræft i Frankrig
Den Frankrig er blandt de lande, hvor forekomsten af brystkræft er meget højt på verdensplan, og hvor incidensraten af brystkræft er steget hurtigere (2,4 per 100 000 kvinder om året) i perioden 1980-2005, med en dråbe i denne sats mellem 2000 og 2005 (+ 2,1 pr. 100.000 kvinder om året).
- Brystkræft forårsagede omkring 11.000 dødsfald hvert år i 2000'erne, dødeligheden er stabil (11.201 dødsfald i 2005).
- En ud af otte kvinder er ramt af brystkræft i Frankrig.
- Det repræsenterer mere end en ud af 3 nye kræfttilfælde (36,7% i 2008) ud af alle nye kræftformer hos kvinder.
- I 2000'erne blev der diagnosticeret omkring 50.000 nye brystkræft hvert år.
- I 2005 var dette tal 49.814, hvilket svarer til en af de højeste forekomster i Europa. Denne sats steg i Frankrig med 2,4% i gennemsnit pr. År i 25 år (fra 1980 til 2005).
- Mindre end 10% af brystkræft forekommer før 40 år, 25% forekommer før 50 år, næsten halvdelen før 65 år.
- Næsten 10% af kvinderne udvikler brystkræft. 75% af de nye fundne tilfælde vedrører kvinder over 50 år, og dette antal stiger konstant: 35.000 i 1995 , 42.000 i 2001 .
Denne kræft er en del af en af de tre kræftformer, for hvilke overlevelsen er steget, siden overlevelsesraten steg fra 80% til 87% i begyndelsen af 2000'erne ifølge en fælles rapport fra Institute for Public Health Surveillance, Francim-netværket. det nationale kræftinstitut og hospitalerne i Lyon.
Brystkræft i Østasien
Brystkræft i KinaBlandt kvinder i Kina er brystkræft den mest almindelige og den største årsag til kræftdød. Brystkræftdødeligheden er steget i de senere år. Data fra det andet og tredje kinesiske nationale retrospektive dødsårsag Undersøgelser estimerer, at brystkræftdødeligheden steg mellem 1990-1992 og 2004-2005 fra 3,84 pr. 100.000 til 5,09 pr. 100.000 indbyggere. I 2008 blev der diagnosticeret omkring 169.000 nye tilfælde af brystkræft, og det var den mest diagnosticerede kræftform hos kinesiske kvinder. Samme år var brystkræftdødeligheden 5,7 pr. 100.000 indbyggere, hvilket resulterede i ca. 44.900 dødsfald.
Brystkræft i JapanIfølge en undersøgelse offentliggjort i 2009 er forekomsten af brystkræft historisk meget lavere i Japan end i vestlige lande; mellem 1998-2002 i Osaka er der en hastighed på 32,0 pr. 100.000 kvinder, hvilket kan sammenlignes med en hastighed på 105,6 pr. 100.000 kaukasiske kvinder på Hawaii og 107,5 pr. 100.000 japanske kvinder på Hawaii. Forfatteren bemærker det højere forbrug af sojamad i Japan end i vestlige lande og dets virkninger på brystkræft i landet.
Risikofaktorer
Sporadiske (ikke-familiære) kræftformer
5 til 10% af de diagnosticerede brystkræftformer er genetisk disponeret brystkræft. Ikke-familiær kræftformer udgør de resterende 90 til 95%. En tredjedel af disse, i vestlige lande, kunne forhindres af en ændring i livsstil.
Mulige mekanismerMange molekyler eller cocktails af molekyler synes at være i stand til at udløse eller fremme brystkræft; vedrørende de involverede mekanismer:
- En hæmning af DNA- beskadigelsessystemet kan være involveret i halvdelen af brystkræft, især dem, der initieres eller lettes af hormoner, der anvendes til hormonbehandling af overgangsalderen.
- Et protein ( Akt1 ) overudtrykkes i 50% af sporadiske brystkræftformer. Det kunne derfor prædisponere for brystkræft og / eller være involveret i andre processer (miljømæssige og ikke-genetiske). Aktivering af AKT1 resulterer effektivt i inhibering ved sekvestrering af BRCA1- proteinet i cytoplasmaet ; hvis dette protein imidlertid ikke længere kan trænge igennem og cirkulere i kernen, bliver DNA'et ikke længere repareret (som i fravær af BRCA1-genet i tilfælde af mange arvelige kræftformer). AKT1 aktiveres også af hormoner, der mistænkes for at forårsage brystkræft (kronisk hos kvinder på lang østrogenbaseret hormonbehandling). I dette tilfælde kan det ikke-muterede BRCA1-gen forstyrres, hvilket resulterer i en øget risiko for brystkræft.
- Ligeledes et andet protein; " CK2 proteinkinase " (et enzym, der er vigtigt for epitelcelleplasticitet ), synes at være involveret i progressionen af disse kræftformer; ændringen af aktiviteten af dette protein ledsages af en transformation af epitelceller til kræftceller (mere mobile og en kilde til metastaser). Dette protein ser normalt ud til at forhindre den cellulære mekanisme kaldet “ Epitel-til-mesenkym transition ” (EMT; proces med udvikling af epitelceller til en mesenkym tilstand og mobilitet ledsaget af resistens over for visse lægemidler mod kræft ). Dette enzym kombinerer to elementer; en "katalytisk underenhed" (CK2α) og en "regulerende underenhed" (CK2β). En dysfunktion af CK2β-underenheden, der tillader EMT, synes at være involveret i produktionen af metastaser til denne type kræft.
Brystkræft er ofte en hormonafhængig kræft: faktorer, der øger østrogenniveauet, er derfor i fare. Dybest set øges risikoen for brystkræft med antallet af menstruationscyklusser, hvad enten de er kunstige ( østrogen-gestagen pille ) eller naturlige.
Hormonudskiftningsterapi i overgangsalderen øger risikoen for at udvikle brystkræft markant.
Sen overgangsalder og for tidlig pubertet virker ved at øge antallet af menstruationscyklusser og dermed østrogenniveauer. Tidligere pubertets faktorer er: fedme hos børn, øget forbrug af animalske proteiner (kød, mælk ), forbrug af sukkerholdige drikkevarer, eksponering for hormonforstyrrende stoffer .
Ikke-fertilitet eller sen fertilitetKvinder, der ikke har haft børn, eller som har haft deres første graviditet sent (efter 30 år), har en signifikant øget risiko for at udvikle brystkræft sammenlignet med dem, der havde mindst et barn før 30 år. Det er faktisk de cyklusser, der går forud for den første graviditet, der er gennemført, og som synes at være de farligste for brystet. Graviditet beskytter brystet ved at ændre brystceller i retning af større differentiering. De differentierede celler er mindre følsomme over for kræftfremkaldende stoffer, især hormonelle celler. Graviditet fungerer derfor som en vaccine mod østrogen. Jo tidligere denne første graviditet opstår, jo bedre fungerer det.
Forurenende stoffer og andre hormonforstyrrende stofferI en erklæring skrevet af internationale eksperter understreger Det Endokrine Samfund paralleliteten mellem stigningen i forekomsten af brystkræft de sidste 50 år og spredningen af hormonforstyrrende stoffer , syntetiske kemikalier med østrogen eller østrogen virkning. Disse utallige produkter (de mest kendte er DES , DDT , bisphenol A og dioxiner ) fra forskellige kilder ( pesticider , industrielle kemikalier, plast og blødgørere , brændstoffer og andre kemikalier, der er allestedsnærværende i miljøet), er en stor kilde til bekymring for endokrinologer. . Således piger, der var stærkt eksponeret i livmoderen i 1960'erne til DDT har en firedobbelt risiko for brystkræft ifølge en undersøgelse offentliggjort i midten af 2015. Mad spiller en vigtig rolle.
Det endokrine samfund udsender en række henvendelser rettet mod
- øge forståelsen af virkningerne af hormonforstyrrende stoffer (herunder gennem grundlæggende forskning og kliniske studier)
- påberåbe sig forsigtighedsprincippet ;
- fortaler individuel inddragelse og lærde samfund for at offentliggøre problemet;
- foretage lovændringer.
Af grunde, der er dårligt forstået, øger fedme risikoen for brystkræft og især for den hurtige spredning af denne kræft. Dette er blevet demonstreret in vivo såvel som in vitro ; således, når tumorceller ( murine eller humane) samdyrkes med modne adipocytter, forøger sidstnævnte kræftens invasive kapacitet. Generelt vil fedme fordoble risikoen for brystkræft.
Fedme øger niveauet af østrogen i blodet ved at aktivere et enzym kaldet aromatase ved at øge mængden af fedtvæv . Dette omdanner faktisk androgenhormoner til østrogen . Dette fortsætter efter overgangsalderen ; En undersøgelse viste den øgede risiko for brystkræft hos postmenopausale kvinder baseret på deres vægtøgning.
Adipocytter dyrket med kræftceller udviser en modificeret fænotype med hensyn til affedtning og et fald i markører for adipocytter associeret med unormal aktivering karakteriseret ved overekspression af proteaser , især metalloproteinase -11 og proinflammatoriske cytokiner ( interleukin- 6 (IL-6 ) eller IL-1β.
Omvendt brystkræft tumorceller modificere fedtholdige celler ( adipocytter ) af brystet. sidstnævnte sekret navnlig pro- inflammatoriske faktorer , herunder interleukin 6 (som in vitro er tilstrækkelig til at det alene forårsager kræftceller til metastaserer ) Dette kunne forklare, hvorfor fedme øger risikoen for metastase og hurtig spredning af denne kræft. Det er fortsat at forstå determinanterne for dialogerne mellem kræftceller og adipocytter, og større tumorer og / eller involverende bidragende lymfeknuder viser højere niveauer af IL-6 i den omgivende tumor t adipocytter.
Peritumorale adipocytter udviser en modificeret fænotype og biologiske egenskaber specifik nok til at blive kaldt cancer -associeret adipocytter (eller CAA for cancerassocierede adipocyter ).
Forbruget af animalsk fedt samt transfedtsyrer (som indgår i sammensætningen af mange præparater i fødevareindustrien) har vist sig at være risikofaktorer. Dette forhold mellem niveauet af indtaget animalsk fedt og brystkræft har været kendt i lang tid. Indflydelsen af flerumættede lipider er mindre tydelig
En undersøgelse (Inserm-Gustave-Roussy, 1995-1998) har vist, at risikoen for brystkræft øges med næsten 50% hos kvinder med et højt blodindhold af transfedtsyrer , produkter, der kan være til stede i forarbejdede fødevarer. brød og kager, bagværk, kager, chips, pizzadej.
MejeriprodukterFlere videnskabelige undersøgelser bevarer mælk som en risikofaktor for hormonafhængige kræftformer såsom prostata, æggestokke og bryst. Den øgede risiko ville være forbundet med stigningen i niveauet af IGF-1 i blodet, i sig selv stærkt korreleret med forbruget af mælk. Forbindelsen ser således ud til at være etableret i præmenopausefasen og synes også at være konsistent med fraværet af kræft observeret i populationen med Laron syndrom , som ikke producerer IGF-1 . IGF-1- koncentrationen varierer meget afhængigt af mælketypen (ko, ged, får osv.), Hvis den er let eller avlsmetoden til drøvtyggere ( bovint somatotropin ). Imidlertid etablerer andre undersøgelser snarere en beskyttende rolle knyttet til indholdet af mælk i D-vitamin og / eller calcium.
Alkohol og tobak forbrugDen øgede risiko og hyppighed af brystkræft er i det mindste delvist knyttet til stigningen i kvindeligt alkoholforbrug ;
- Talrige undersøgelser har vist, at indtagelse af alkohol (uanset hvad det er; vin , øl eller stærk spiritus ) øger risikoen for brystkræft. Denne risiko øges i gennemsnit med 30% for tre glas alkohol om dagen. Metaanalyser har bekræftet alkoholens rolle i dannelsen eller forenklingen af brystkræft. En undersøgelse fandt, at denne risiko var overvurderet, men den blev afvist med en metaanalyse baseret på 98 case-control og prospective studies.
- Risikoen stiger med omkring 10% pr. 10 g ekstra alkohol, der forbruges i gennemsnit pr. Dag med forskellige genetiske følsomheder afhængigt af individet, visse underpopulationer udsat for andre kræftfremkaldende risikofaktorer kan også være mere følsomme over for det. Denne risiko forværres af andre faktorer: at være over 50, være i postmenopausal fase, blive påvirket af en godartet brystsygdom, en tumor, der involverer østrogenreceptorer og / eller avancerede / invasive tumorer.
- Denne risiko fordobles med kronisk alkoholforbrug (hos kvinder med et normalt kropsmasseindeks (BMI <25), mens fedme er en anden faktor, der ofte citeres).
- Konsekvenserne af alkohol som kræftfremkaldende faktor eller kofaktor på brystet kunne være ret hurtige, fordi statistikker viser, at virkningen af det nylige forbrug er mere signifikant end det gamle forbrug.
Der er en sammenhæng mellem rygning og forekomsten af denne kræft.
Mangel på D-vitaminDen vitamin D og dets farmaceutiske analoger har antiproliferative og pro-differentieringsvirkninger. Det er derfor vigtigt for forebyggelse og behandling af kræft generelt. Det kan især begrænse en overdreven produktion af østrogen ved at virke på aromatase .
Brystkræft er ofte forbundet med lave niveauer af D-vitamin (mangel eller mangel i 78% af tilfældene ifølge en undersøgelse af 145 patienter). En overdreven dødelighed fra kræft (inklusive brystkræft) hos afroamerikanere tilskrives deres hudpigmentering, som blokerer for flere ultraviolette stråler end nødvendigt på disse breddegrader og væsentligt hindrer D-vitaminproduktionen. En fransk undersøgelse af udviklingen over næsten 10.000 kvinder over 10 år bekræftede vigtigheden af forbindelsen mellem D-vitaminmangel og brystkræft. Analyse af UV- eksponeringsindekset hos disse kvinder viste, at kun de, der var mest udsat for UV, opnåede tilstrækkelig beskyttelse mod brystkræft til, at fødeindtagelse kunne have en målbar indvirkning; for alle de andre konkluderer INSERM-teamet, at jo længere nord du bor, jo sværere er det at nå denne D-vitamin tærskel, som beskytter mod brystkræft.
Det er en vag betegnelse for enhver sygdom i brystet. Det er generelt forbeholdt godartede abnormiteter, som kan føre til forvirring med en tumor, og for dette retfærdiggøre en prøve ( biopsi ) for at identificere dem præcist. Nogle kan fremme efterfølgende kræft og berettige til regelmæssig kontrol.
Et tæt udseende på mammografiet, især hvis det er omfattende, vil øge risikoen for at udvikle brystkræft betydeligt.
AndetHistorisk set var det fundet hos kvinder, der havde gennemgået mange fluoroskopier, da lungetuberkulose var meget almindelig. Denne risiko var også blevet påvist hos japanske kvinder, der var blevet bestrålet ved ikke-dødelige doser under nukleare eksplosioner i Hiroshima eller Nagasaki . Det er primært i begyndelsen af det XXI th tilfælde århundrede af strålebehandling af brystet i behandlingen af visse kræftformer - Hodgkins sygdom i særdeleshed - hos unge kvinder, hos hvem risikoen for brystkræft stiger væsentligt. Visse nye modaliteter for radiologiske undersøgelser, såsom koronar CT-scanning , kan føre til tilstrækkelig bestråling til at øge risikoen for brystkræft årtier efter undersøgelsen er udført.
Den natarbejde kan øge risikoen for brystkræft. Denne risiko er lovligt anerkendt i Danmark og er genstand for økonomisk kompensation.
Amning fungerer som en beskytter mod brystkræft, især ved at lade æggestokkene sove og reducere antallet af cyklusser.
Afslutning af graviditet øger ikke risikoen for brystkræft
I rige lande (der har ikke været undersøgelser på dette punkt andetsteds) er en over gennemsnittets højde ved fødslen korreleret med en fremtidig risiko for at udvikle brystkræft. Fostereksponering for visse hormoner, der er involveret i vækst, kan være involveret (bekræftes). 5% af brystkræft hos kvinder født i udviklede lande er direkte berørt.
Hos mænd1% af brystkræft er udviklet af en mand. På samme trin er prognosen identisk. Ikke desto mindre er brystkirtlen hos mænd meget lille, diagnosen er ofte sen, så der er mange flere kræftformer påvist i et avanceret stadium ledsaget af hudinddragelse eller dybe planer (T4). Risikoen for at få brystkræft øges hos mænd med en familiehistorie af brystkræft, især når der er en mutation i BRCA1- og BRCA2-generne.
Familiekræft
5 til 10% af de diagnosticerede brystkræftformer er brystkræft med genetisk disposition, dvs. mellem 2.000 og 4.000 mennesker, der rammes hvert år, 550 til 1.000 dødsfald, i Frankrig. I 2008 var ti gener forbundet med en øget risiko for brystkræft. Ni er knyttet til DNA-skadesresponssystemet. Den tiende koder for et protein, der hæmmer virkningen af AKT1-enzymet (et enzym, hvis inhibering også spiller en rolle i ikke-genetisk kræft). To af disse ti gener (kaldet BRCA1 og BRCA2) er alene ansvarlige for halvdelen af disse genetisk disponerede kræftformer eller 2,5 til 5% af alle brystkræftformer.
EgenskaberOftest forekommer denne type brystkræft hos en kvinde uden noget særligt helbredsproblem. Meget sjældent er kvinden bærer af en kendt genetisk sygdom.
Flere tegn kan antyde brystkræft med genetisk disposition :
- Ung alder (gennemsnit på 43 år i stedet for 60 år i ikke-overførbare former)
- Familiehistorie af brystkræft;
- Kræft, der forekommer i begge bryster successivt eller samtidigt;
- Udseende af en anden cancer i æggestokkene ;
- Medullær histologisk type kræft.
Det er af den autosomale dominerende type . Hos en kvinde udsætter tilstedeværelsen af en enkelt mutation af genet en 80% risiko for at udvikle brystkræft (i stedet for 10% uden en mutation).
Risikoen for kvinder, der kommer fra en familie, hvor der er et unormalt gen, afhænger af, om de har arvet det eller ej. Hvis det arvelige gen ikke er unormalt, er risikoen den samme som for andre kvinder; hvis genet er muteret, vil de have en 70-80% chance for at få brystkræft. Problemet er ens for risikoen for kræft i æggestokkene eller tyktarmen . I nogle familier kan disse kræftformer observeres i den direkte linje (bedstemor, mor, datter) eller i nære slægtninge (tante, søster, første fætter). Disse kræftformer forekommer normalt i den første del af deres liv.
En genetisk test kan fremhæve denne risiko, men en test for et muteret gen er kun sikker, hvis den er positiv (i dette tilfælde skal alle pårørende følges op). Denne meget specialiserede handling bør kun anmodes om for familier, hvis hustruer sandsynligvis udgør en arvelig risiko, demonstreret ved en onkogenetisk konsultation, der vil fastslå denne slægts slægtstræ .
Involverede generflere gener identificeres, men de to vigtigste er:
- BRCA1 om kromosom 17 . Mere end 500 mutationer eller sekvensvariationer er allerede blevet beskrevet.
- BRCA2 om kromosom 13 . Mere end 100 forskellige mutationer er blevet talt.
Kun en del af alle disse mutationer øger risikofaktoren for kræft. De mutationer i BRCA2 (1 i 1460) findes oftere end mutationer af BRCA1 (1 i 1960). Disse mutationer forårsager ud over den overskydende risiko for brystkræft et overskud af risikoen for kræft i æggestokkene.
Sandsynligheden for at udvikle brystkræft i en bærer af en BRCA1- mutation er ca. 65% inden 70 år (45% for bærere af en BRCA2-mutation ).
Udviklingen af kræft, der bærer BRCA1- mutationer, er stadig dårligt forstået: forværring ifølge nogle, for andre, lignende sværhedsgrad for bærere af BRCA2-mutationer eller ikke-bærere af mutationer.
Forekomsten af disse mutationer er fortsat lav hos patienter med brystkræft (mindre end 4% for BRCA1 , skønt den er dobbelt i Ashkenazi-jøder).
De andre berørte gener er PALB2, som er involveret i stabiliseringen af BRCA2 , ATM , CHEK2 , RAD51C , BARD1 eller TP53 .
Genetisk rådgivningI nogle lande kan enhver kvinde, der ønsker det, drage fordel af genetisk rådgivning for at bestemme sin risiko for arvelig kræft. Hvis sandsynligheden for genetisk disposition er større end 25%, tilbydes disse patienter en molekylær diagnose. Denne molekylære forskning er især forudsigelig, hvis vi kender mutationen hos en forælder, der allerede lider af brystkræft med en genetisk disposition.
Overvågning af kvinder med høj risikoKvinder med risiko for genetisk disposition eller bærer en mutation overvåges af kliniske overvågningsteam hver 6. måned fra 20-års alderen og årlig mammografi fra 30-års alderen . Blandt de risikovoksende faktorer er eksistensen af duktalt carcinom in situ , der anses for at være en præ-kræftform, og lobulært carcinom in situ , som er mildere, men kan udvikle sig til kræft i 20 til 30% af de identificerede tilfælde.
Screening
Detektering og behandling af tumorer, når de er meget små (mindre end en centimeter i diameter) er mulig takket være mammografi og regelmæssig overvågning. Dette reducerer risikoen for dødelighed og muliggør mindre tunge og mindre traumatiske behandlinger end kemoterapi , "lemlestende" kirurgi (ablation). Det er mellem 50 og 74 år, at kvinder er mest udsat for denne type kræft. Et mammogram hvert andet år tillader effektiv screening, men som udsætter en risiko for overdiagnose svarende til en falsk positiv : kvinden anses for at have brystkræft, når hun ikke er, og udsætter den således for en uberettiget behandling med alle bivirkninger og risici der følger. Fordelen ved denne screening skal derfor dokumenteres omhyggeligt. Ifølge en meta-analyse fra 2003 kan der i nogle tilfælde påvises en signifikant reduktion i screeningsdødelighed; den samme metaanalyse rapporterer imidlertid to andre konkurrerende undersøgelser, der ikke viser nogen signifikant reduktion. Denne eksistens af risikoreduktion kritiseres imidlertid.
I Frankrig sender en afdelings- eller tværfaglig ledelsesstruktur alle kvinder i alderen 50 til 75 år en invitation til et gratis mammografi (100% økonomisk støtte fra socialsikringen) hvert andet år. Invitationen kan sendes efter anmodning fra den praktiserende læge , gynækologen eller kvinden selv. Besøget skal foretages hos en akkrediteret radiolog, medlem af netværket, der er specialiseret i screening, der er oprettet på afdelingernes niveau. Denne strategi er især baseret på en ekspertrapport udarbejdet i 2001-2 af Teknologivurderingsafdelingen for National Agency for Healthcare Assessment and Accreditation. Det erklærede mål med denne rapport indeholdt en påmindelse om de franske gældende henstillinger. Rapporten konkluderede, at da ineffektiviteten ved screening af mammografi ikke var bevist, skulle de anvendte anbefalinger til screening af brystkræft opretholdes.
En ultralyd associeret med mammografi kan detektere et større antal kræft, men er forbundet med et større antal falske positive (biopsi, der gør diagnosen kræft ugyldig). Stedet for denne undersøgelse i screeningsstrategien skal derfor stadig evalueres.
Den magnetiske resonansbilleddannelse (MR) ville også være en lovende test med højere følsomhed end mammografi.
Self - undersøgelse var en meget populær screening teknik i 1980'erne og 1990'erne, stadig anbefales, men ikke vist sig effektiv.
Brug af infrarød termografi til påvisning er en undersøgelse med mindre bivirkning (ingen stråling) med bedre følsomhed , færre falske positive og tidligere påvisning end mammografi. Omkostningerne ved termografi ville også være væsentligt lavere end screening ved mammografi, hvis årlige budget er 250 millioner euro. Imidlertid blev termografi næppe brugt i Frankrig i 2017. Teknikken viste sin enkelhed gennem en nyhed.
Ud over 75 år er fordelen ved systematisk screening ikke påvist. Han ser ud til at være svag mellem 70 og 75 år. Inden 50 år er interessen diskutabel uden bevist fald i dødeligheden.
Overdiagnose
Før overgangsalderen har systematisk screening ikke vist sig at være effektiv, fordi minimale mistænkelige abnormiteter er almindelige. Ulemperne i dette tilfælde synes at opveje fordelene bortset fra kvinder i risiko.
Risikoen for systematisk screening er at stille en forkert diagnose og føre til uberettiget behandling med omkostninger og en risiko som følge heraf. Dette kaldes overdiagnose . I brystkræft kan mammografi føre til en betydelig overdiagnose. Denne andel kan variere fra en ud af ti til en ud af fire eller endda en ud af to. Forholdet mellem antallet af reddede liv og antallet af kvinder med en overdiagnose (delvist afspejler det, der kaldes fordel / risiko-forholdet ved en undersøgelse) kan variere fra 1 til 2 til 1 ud af 10.
Forklaringen på disse overdiagnoser er ikke utvetydig: fejlagtig fortolkning af dokumenter, kræftformer med meget langsom udvikling eller endda spontan regression af visse ondartede tumorer.
Ifølge afdeling for kroniske sygdomme i det franske institut for folkesundhedsovervågning bør disse analyser dog i fremtiden gøre det muligt at gøre screening endnu mere effektiv med det formål at identificere kræftformer, der vil udvikle sig fra dem, der forbliver latente, uden at stille spørgsmålstegn ved fordelen ved selve screeningen.
Tætte bryster
For tætte eller ekstremt tætte bryster kan et mammogram være ineffektivt i at kunne opdage kræft. Undersøgelser har målt, at mammografi ikke finder kræft i næsten en tredjedel til halvdelen af tilfældene med kvinder med tætte bryster .
Tæt brystvæv forstyrrer evnen til at finde kræft med et mammogram. Fungerer som en sky, det tætte brystvæv er hvidt og kan maskere kræft, der også ser hvid ud.
Brystdensitet kan måles med BI-RADS ved hjælp af et 1-4-scoringssystem. Dette system giver radiologer mulighed for at måle og beskrive tætheden af brysterne
BI-RADS 1: Tæt brystvæv <25% BI-RADS 2: Tæt brystvæv mellem 26 og 50% BI-RADS 3: Tæt brystvæv mellem 51 og 75% BI-RADS 4: Tæt brystvæv> 75%
Næsten halvdelen af kvinderne i USA har tætte bryster. I nogle stater har radiologer en juridisk forpligtelse til at give kvinder deres brysttæthed, så de kan have en informeret samtale med deres sundhedsteam om, hvilke yderligere tests de muligvis har brug for.
Fem fakta om tæt væv i brystet:
. 40% af kvinderne har tætte bryster. . brystdensitet er en af de mest pålidelige forudsigere for mammografi ineffektivitet ved påvisning af eksisterende kræft. . mammografi opdager ikke en eksisterende kræft i en tredjedel til halvdelen af tilfældene ifølge undersøgelserne for de tætte bryster. . Brystdensitet er en veletableret forudsigelse for risiko for brystkræft. . høj brystdensitet er en højere risikofaktor end at have to første-graders slægtninge med brystkræft.
En ultralyd kombineret med et mammogram kan detektere et større antal kræftformer for tætte og hypertætte bryster. Ved ultralyd ser nogle brystkræft sort ud og kan derfor påvises. En bryst ultralyd er ikke alene nok til screening for brystkræft.
En anden type scanning er MR.
En anden type analyse har udviklet sig i USA for at overvinde ineffektiviteten af mammogrammer til screening af kræft for tætte bryster. Breast Molecular Imaging (MBI) er et yderst effektivt sekundært diagnostisk værktøj .
Selv med et negativt mammografiresultat for kvinder med tætte bryster (eller som anses for at have høj risiko for brystkræft), bør yderligere MBI-test overvejes.
Et MBI-billede repræsenterer en aktiv molekylær funktionel analyse af vævene på grund af optagelse af en radiosporing injiceret i venerne. På disse billeder vises sundt væv, tæt eller ikke, i sort og sygt væv vises i hvidt på grund af den hurtigere absorption af gammastråler indeholdt i stikket på radiosporeren.
Diagnostisk
Klinisk
Palpering af brystet er den første undersøgelse, der skal udføres. På grund af deres anatomiske placering er brysterne lette at føle, især når de er af mellemstor eller lille størrelse. Det anbefales, at patienter udfører denne test rutinemæssigt i slutningen af menstruationen.
Under palpation mistænkes det fra opdagelsen af en knude , som kan detekteres ved palpering fra ca. 1 cm i diameter. Uregelmæssigheden er muligvis ikke smertefuld, men eventuelle nylige abnormiteter bør især tiltrække patientens og hendes læge opmærksomhed.
Blandt uregelmæssigheder, som patienten selv kan se efter:
- en hul eller en rynke, der udhuler overfladen af brystet med et ”appelsinskal” udseende;
- en deformation af brystvorten , trækker den indad;
- et eksematisk udseende af brystvorten, der bliver rød, crusty eller eroderet
- brystvorteudladning, især hvis den er blodig eller sort.
Observation af et af disse tegn bør føre til en medicinsk konsultation meget hurtigt. Imidlertid er det kun lægen, der er i stand til at bedømme, hvilke yderligere undersøgelser der er nødvendige, fordi alle disse tegn ikke kun findes i tilfælde af kræft. En knude kan være godartet:
- når det er fast i konsistens, kan det være et adenofibrom, der er udviklet i brystkirtlen. Dette kan udvikle sig på grund af et specifikt bakterielt miljø, som måske eller måske ikke senere bliver til adenocarcinom .
- når det er flydende i naturen, kan det være en cyste .
Mammografi
Lægen kan beslutte at få sin første diagnose bekræftet med et mammogram . Den ultralyd er en komplementær prøve, der kan bidrage til at lokalisere fejlen for at lette fjernelse eller genkende hvis det er en væskefyldt cyste, men det kan aldrig erstatte mammografi. Mammografi, der udføres regelmæssigt og som en del af screeningsprogrammer , gør det muligt at diagnosticere sygdommen på et så tidligt stadium, at behandlingen er så konservativ som muligt og samtidig effektiv. Faktisk, så længe tumorens størrelse er mindre end 1-2 cm, er chancerne for bedring tæt på 100%.
Bekræftelse af diagnosen
Hvis alle undersøgelser stadig ikke gør det muligt at sikre en god diagnose, og hvis der stadig er tvivl, er det nødvendigt at overveje en prøve, der tages oftest af en stor nål (trocar) under lokalbedøvelse uden indlæggelse. Prøven eller biopsien udføres ofte under en ultralyds- eller røntgenvejledning; vi taler derefter om ultralydsstyret biopsi og stereotaksisk biopsi af brystet. Den diagnose af sikkerhed vil blive foretaget af den anatomisk-patologiske undersøgelse af prøven taget.
Vurdering af udvidelse
Søgningen efter metastaser er grundlæggende i strategien til behandling af brystkræft. Men på trods af de mange undersøgelser, der er udført, eller den indgående kendskab til visse udforskninger, er der i øjeblikket ingen valideret strategi for den systematiske søgning efter metastase i brystkræft.
De fleste af anbefalingerne foreslår i øjeblikket en udvidelsesoparbejdning, herunder røntgen af brystet, ultralyd i leveren og knoglescintigrafi. For meget små tumorer kan denne vurdering være valgfri. På den anden side for avancerede tumorer (inflammatoriske, multi-fokale tumorer, signifikant lymfeknudeinvasion) er den indledende metastatiske risiko høj og kan retfærdiggøre en mere dybtgående vurdering inklusive en helkrops- computertomografi (CT) -scanning og bryst-MR .
Tumorens størrelse, eksistensen af metastatisk lymfadenopati, eksistensen af en involvering af huden eller brystvæggen eller af fjerne metastaser gør det muligt at etablere en klinisk klassificering af brystkræft.
| TNM klassificering | Beskrivelse |
|---|---|
| Tx | Tumor, der ikke kan vurderes på grund af manglende information |
| T0 | Ingen tegn på primær tumor |
| Tis | Ductal carcinoma in situ eller lobular carcinoma in situ eller Pagets sygdom i brystvorten uden underliggende tumor |
|
T1 T1a T1b T1c |
Tumor mindre end 2 cm i sin største dimension - T <0,5 cm - T mellem 0,5 og 1 cm - T mellem 1 og 2 cm |
| T2 | Tumor større end 2 cm og mindre end 5 cm i sin største dimension |
| T3 | Tumor større end 5 cm i sin største dimension |
|
T4 T4A T4B T4C t4d |
Tumor af enhver størrelse med forlængelse: - til brystvæggen - hudødem eller sårdannelse eller gennemtrængningsknude - til hud og brystvæg Inflammatorisk kræft |
Forskellige typer brystkræft og karcinom
WHO-klassificering
Den anatomopatologiske undersøgelse viser eksistensen af forskellige typer brystkræft. Ifølge Verdenssundhedsorganisationen viser nedenstående tabel den histologiske klassificering af brystkræft, der anvendes i alle kræftcentre.
Som med enhver epithelial tumor, der er cancere in situ . Den mest almindelige række brystkræft er duktaltypen .
| Ikke-infiltrerende epitheltumorer |
| Ductal carcinoma in situ (intracanal) (DCIS) |
| Lobulært karcinom in situ (LCIS) |
| Infiltrerende epitheltumorer |
| Invasivt duktalt carcinom NOS (ingen anden indikation) |
| Invasivt duktalt carcinom med overvejende intrakanal komponent |
| Invasivt lobulært karcinom |
| Slimhinde (kolloid) carcinom |
| Medullært karcinom |
| Papillært karcinom |
| Tubulært karcinom |
| Adenoid cystisk carcinom |
| Ungdomsudskillende carcinom |
| Apokrin karcinom |
| Pladecelleceller af metaplastisk carcinom |
| Spindelcelletype metaplastisk carcinom |
| Chondroid og knoglemetaplastisk carcinom |
| Blandet type metaplastisk carcinom |
| Pagets sygdom i brystvorten |
Inflammatorisk kræft
Inflammatorisk brystkræft er en meget sjælden form for brystkræft (1-4%), der udvikler sig hurtigt over et par dage eller uger. Det spredes hurtigt gennem lymfesystemet uden at have tid til at danne en tumor. Blokering af lymfekar fra kræftceller er årsagen til lokal betændelse i brystet i varierende grad. Diagnosen af brystabscess nævnes ofte oprindeligt, især da billeddannelsen (mammografi og ultralyd) ofte er negativ. Enhver vedholdenhed af en mere eller mindre smertefuld rødme i brystet kræver biopsier, som alene vil bekræfte sygdommen. Behandlingen er primært baseret på kemoterapi, som de seneste fremskridt har tilladt helbredelse i et stort antal tilfælde.
Histologisk og molekylær klassificering
I forbindelse med brystkræftforskning skelnes fire typer brystkræft hovedsageligt i henhold til deres morfologi og tilstedeværelsen af tre molekylære markører: østrogenreceptoren (ER) og overekspression af receptoren. Progesteron (PR) og HER2- markør , hvor sidstnævnte er en EGFR-receptor. De resulterende fire klasser er:
- Basal eller tredobbelt negativ: ER- / PR- / HER2-
- HER2-overekspression: ER- / PR- / HER2 +
- Luminal A: ER + / PR + / HER2-
- Luminal B: ER + / PR + / HER2 +
Navnet på basale og luminale typer stammer fra tumorenes lighed med det tilsvarende normale brystepitelvæv. Generelt har basal og HER2 overudtrykkende kræft en dårlig klinisk prognose.
Undersøgelser baseret på anvendelse af DNA-chips systematisk i kohorter af patienter var også i stand til at isolere forskellige genekspressionssignaturer, og brystkræft af luminal type har tendens til at udtrykke gener og proteiner GATA3 , KRT19, så de af basaltypen på den anden side gør ikke udtrykke disse, men blandt andre ETS1 og CD44 .
Behandlinger
Som med alle kræftformer er det ideelt (fra et medicinsk synspunkt) om kirurgisk fjernelse af tumoren, hvilket samtidig gør det muligt at stille diagnosen med sikkerhed. Det næste problem er at foretage forlængelsesvurderingen : Tilstedeværelse eller ej af berørte lymfeknuder , tilstedeværelse eller fravær af metastase.
Imidlertid svarer brystlemlæstelse generelt også for kvinder med psykologisk og social lemlæstelse, hvor brysterne er et af de stærkeste symboler på kvindelighed. Nogle kvinder kan opleve denne lemlæstelse som en benægtelse af deres kvindelighed og derfor af deres personlighed.
Der er også andre behandlinger såsom kemoterapi , strålebehandling og hormonbehandling , som i nogle tilfælde kan bruges til at reducere tumoren før operationen. Effektiviteten og risikoen ved hver type behandling afhænger af typen af kræft, dens omfang og stedet.
Terapeutisk strategi
Der er mange behandlinger for brystkræft, men de skal altid individualiseres for optimal behandling. Således vil genomisk analyse af brystkræft afsløre omkring halvtreds forskellige typer brystkræft, hvor hver type eller gruppe vil være modtagelige for en bestemt målrettet terapi.
For lokaliseret brystkræft har behandling næsten altid et helbredende mål. Det er baseret på de fire terapeutiske våben, som er kirurgi, kemoterapi, strålebehandling og hormonbehandling. Kirurgi er et vigtigt skridt i kur mod brystkræft, hvor andre behandlinger normalt kun har til formål at reducere risikoen for tilbagefald. De vil derfor blive angivet, hvis denne risiko er signifikant, og hvis den formodede fordel ved behandlingen er tilstrækkelig, fordi alle disse behandlinger har bivirkninger. Den forventede fordel skal derfor afvejes mod risikoen for komplikationer.
Ved metastatisk brystkræft: på dette udviklingsstadium er det meget sjældent at kunne tilbyde en helbredende behandling. Men moderne behandlinger gør det ofte muligt at forlænge overlevelsen med flere år. Det er umuligt her at specificere de forskellige mulige terapeutiske strategier, fordi de afhænger af et meget stort antal faktorer. Behandling af metastatisk brystkræft begynder med kemoterapi og hormonbehandling. Kirurgisk eller strålebehandling af de metastatiske steder kan overvejes enten til helbredende formål, når alle steder er tilgængelige for behandling (fx: enkelt lever- eller vertebrale metastaser) eller til palliative formål ( f.eks: bestråling af en smertefuld knoglemetastase).
Der er en række genetiske markører, der korrelerer med prognosen for brystkræft og derfor potentielt kan lede behandlingen.
Af molekylære markører for sværhedsgrad og prognose for brystkræft findes også. Den metallothionein (MT) er ét. De binder let til visse metaller og kodes af mindst 10 funktionelle MT-gener, der er forbundet med spredning af brystcancerceller, især invasive duktale brystcancer. Dette gør TM til en prognostisk biomarkør for brystkræft, der kan påvises ved immunhistokemi . Jo flere TM'er udtrykkes i brystkræft, jo mere alvorlig er kræften.
Nogle behandlinger (alkyleringsmidler eller tamoxifen ) kan hæmmes ved overekspression af metallothionein (for eksempel hos en patient, der har lidt af tungmetalforgiftning)
Kirurgi
Fjernelse af tumorDer er tre typer brystkirurgi: lumpektomi (fjernelse af tumoren), segmentektomi (fjernelse af en del af brystet) og mastektomi (fjernelse af hele brystet).
I tilfælde, hvor tumoren er taget hånd om tidligt nok, er minimal operation (konservativ kirurgi) mulig. Nogle gange er du nødt til at fjerne hele brystet. Rekonstruktiv kirurgi kan udføres på samme tid eller sekundært.
- Illustration af rekonstruktiv brystkirurgi: genopretning af en del af underlivets muskler ( restus abdominus ) for at rekonstruere brystet, National Cancer Institute .
Denne teknik består i fjernelse af lymfeknuder placeret i aksillær hul (på niveau med armhulen). Denne operation har mange bivirkninger, fordi denne ablation destabiliserer det lymfatiske netværk , hvilket kan føre til udseende af lymfødem (stor arm). Det er med det formål at reducere disse bivirkninger, at sentinel node- teknikken blev implementeret.
Sentinel node teknikI en tumor er sentinelknuden den første, der modtager lymfatisk dræning.
Den sentinel node identificeres ved indsprøjtning af et farvestof, også ledsaget af en radioaktiv kolloid. Det trækkes derefter tilbage for at tillade en anatomopatologisk undersøgelse. Hvis den undersøgte lymfeknude er sund, undgår denne teknik at skulle ty til aksillær dissektion (fjernelse af næsten alle lymfeknuder i regionen), hvilket ville føre til betydelige følgevirkninger. Det kan påføres patienter med en tumor på mindre end 3 centimeter og påvirker op til 70% af dem.
Denne teknik er valideret med en fejlprocent på mindre end 10%.
Forebyggelse af postoperativ smerteEn reduktion i risikoen for kronisk postoperativ smerte kan opnås ved at udføre lokoregional anæstesi på tidspunktet for operationen. Tre til tolv måneder efter brystkræftoperation kan kronisk postoperativ smerte forhindres hos en ud af syv personer ( antal personer, der skal behandles ). Selvom de er opmuntrende, er disse resultater baseret på beviser på lavt niveau.
Overvågning efter operationEfter den indledende behandling er det vigtigt, at patienten overvåges regelmæssigt.
Flere undersøgelser er ikke nødvendige, men årlig bilateral mammografi er vigtig, især i tilfælde af konservativ kirurgi. Afhængigt af tilfældet kan det kombineres med andre yderligere undersøgelser defineret i hvert enkelt tilfælde.
Selv optimalt behandlet brystkræft kan gentage sig lokalt eller på afstand ( metastase ). Gentagelse kan forekomme år efter indledende behandling, derfor er det vigtigt at opretholde overvågning.
Strålebehandling
Det reducerer dødeligheden af denne kræft, men kræver en uoprettelig teknik for at reducere bestråling af sunde væv, som kan føre til overdreven dødelighed fra kardiovaskulær patologi. Man skelner mellem strålebehandling på brystet og dem på lymfeknudeområdet. I tilfælde af konservativ kirurgi bør strålebehandling altid udføres, fordi det signifikant reducerer risikoen for lokal gentagelse. Strålebehandling vil være desto vigtigere jo yngre kvinden er. I tilfælde af total brystfjerning er strålebehandling i visse tilfælde indiceret for at reducere risikoen for lokal gentagelse. Bestrålingen af ganglionkæderne afhænger af tumorens placering og resultatet af den anatompatologiske undersøgelse af ganglierne.
Langsigtede bivirkningerRisikoen for dødsfald sekundært til strålebehandling sammenlignet med risikoen for kardiovaskulær dødelighed ser ikke ud til at stige før det tredje årti efter behandling, ifølge en undersøgelse, der overvåger mere end 500.000 kvinder.
En europæisk undersøgelse af risiciene for fosteret i forbindelse med strålebehandling eller kemoterapi til behandling af kræft har vist, at fostre, hvis mødre er blevet behandlet under graviditet, ikke har mere hjertefejl end et ueksponeret barn.
At identificere risikoen for brystkræft fibrose induceret af strålebehandling, er en test udviklet af Inserm at måle "procent for radio-induceret lymfocytisk apoptose (TALRI)". Jo højere TALRI-niveau, jo lavere er risikoen for brystfibrose.
Kemoterapi
Den består af administration af kræftlægemidler med faste intervaller, normalt hver 3. uge. Antallet af adjuverende kemoterapikurser (kemoterapi udført efter kirurgi) for brystkræft er mellem 4 og 6. Fordelene ved adjuverende kemoterapi i forhold til kirurgisk behandling uden kemoterapi er en signifikant reduktion i dødelighed og en lavere gentagelsesrate. I tilfælde af aksillær lymfeknudeinddragelse er ordningen, der kombinerer 3 cyklusser med kemoterapi med anthracyclin (Farmorubicin °) og cyclophosphamid (Endoxan °), derefter 3 cyklusser med docetaxel (Taxotere °) i øjeblikket referencen. For kræft uden axillær lymfeknudeinvasion gør søgningen efter faktorer med dårlig prognose, der kan forklare et ugunstigt resultat (høj histologisk kvalitet, ingen hormonreceptorer, tumorstørrelse større end 15 eller endog 10 mm for nogle osv.) Det også muligt for at indikere indikationen af 'adjuverende kemoterapi.
I tilfælde af en fremskreden eller inflammatorisk tumor er det undertiden nødvendigt at starte behandling med kemoterapi ( neoadjuvant kemoterapi ) for at reducere tumorstørrelsen og muligvis tillade konservativ kirurgi.
Neo-adjuverende kemoterapi anvendes også for at begrænse excisionens størrelse: en lumpektomi er undertiden tilstrækkelig, når en mastektomi med adjuverende kemoterapi oprindeligt var planlagt.
I denne sidstnævnte indikation, mens den samlede dødelighed, tiden til sygdomsforværring og graden af fjern gentagelse ikke adskiller sig fra adjuverende kemoterapi, er lokalregionale gentagelser hyppigere. Der er i øjeblikket ingen standard neo-adjuverende kemoterapiprotokol.
Ulemper: generel træthed, kvalme og opkastning, midlertidigt hårtab. De varierer alt efter de anvendte produkter og kontrolleres bedre og bedre.
Et antal produkter har vist sig at være effektive til adjuverende behandling af brystkræft og har en referenceprotokol, men andre produkter kommer ind på markedet og / eller undersøges.
Målrettede terapier
Den Trastuzumab revolutioneret behandlingen af mange patienter. Andre stoffer evalueres. Disse molekyler er ofte karakteriseret ved god tolerance, men de er særligt dyre produkter.
TrastuzumabNogle brystkræft overudtrykker Her2- genet markant (dette vedrører ca. 25% af brystkræft, ofte med en dårlig prognose, da Her2 - eller CerbB2 - er membranreceptoren, der gør det muligt at aktivere en af vejene for øget celleproliferation). Kræftceller udviser derefter en onkogen afhængighed , der afhænger af deres overlevelse af funktionen af signalvejen induceret af Her2 . Dette hæmmes af trastuzumab (Herceptin °), et monoklonalt antistof, der blokerer denne receptor. Herceptin blev først brugt i en palliativ situation. I denne sammenhæng gjorde Herceptin det i gennemsnit muligt at fordoble disse patients overlevelsestid. Tilføjet til adjuverende kemoterapi reducerer Herceptin ° hver 21. dag i 12 måneder risikoen for tilbagefald hos HER2 + -patienter med halvdelen og dødeligheden med ca. en tredjedel.
Siden november 2017 har Ontruzant, et biosimilært lægemiddel fra trastuzumab , haft den første markedsføringstilladelse udstedt af Europa-Kommissionen , der tillader distributionen i Den Europæiske Union såvel som i Norge , Island og Liechtenstein .
BevacizumabI 2007 blev bevacizumab ( Avastin ) anvendt til metastatisk brystkræft (markedsføringstilladelse i Frankrig i 2007, førstelinjemetastatisk). Det er et anti- VEGF monoklonalt antistof , leveret ved infusion. Det binder selektivt til denne vækstfaktor og således blokerer neo- angiogenese . Kombineret med paclitaxel fordobler denne behandling responstiden (tid indtil sygdomsprogression). På den anden side er der ingen stigning i overlevelsestiden.
Men i Frankrig, i maj 2011 , den Haute Autorité de Santé konkluderede: ”I betragtning af den lave gevinst i overlevelse uden tilbagefald og den manglende forbedring i samlet overlevelse med bevacizumab / taxan kombination versus taxan, den Fordelen ved at tilføje bevacizumab til paclitaxel er mindre veletableret i dag. Denne interesse er begrænset til patienter, der er negative for HER2- receptorer , østrogen og progesteron . " .
LapatinibDen lapatinib ( Tyverb ), der gives oral behandling, er en intracellulær tyrosinhæmmer af kinaseaktiviteten af receptoren HER2 og HER1 (EGFR). Hos patienter, der overudtrykker HER2, i tumorprogression under herceptin og allerede har modtaget antracycliner og taxaner, fordobler kombinationen lapatinib- capecitabin responstiden sammenlignet med capecitabin alene uden fordel ved den samlede overlevelse. Markedsføringstilladelse blev opnået i 2008.
Hormonbehandling
I omkring to tredjedele af brystkræft har kræftceller overskydende hormonreceptorer. Tumoren siges derefter at være hormonfølsom, fordi østrogen stimulerer kræftproliferation gennem disse receptorer. I brystkræft virker hormonbehandlinger enten ved at reducere niveauet af østrogen i blodet og derfor ved at stimulere hormonreceptorer (kastrering, anti-aromataser) eller ved at blokere hormonreceptorer ( anti-østrogen ).
Ovarieundertrykkelse- kirurgisk ved laparotomi eller laparoskopi
- stråling ved at gøre 12 til 16 grå i 4 til 8 fraktioner på et lille bækken efter at have identificeret positionen af æggestokkene ved ultralyd;
- Medicinsk, normalt ved hjælp af agonister LHRH
- Leuprorelin , Enantone LP 3,75 mg / 4 uge
- Goserelin , Zoladex 3,6 mg / 4 uge
- Bemærk: Decapeptyl har ikke markedsføringstilladelse til brystkræft.
-
Tamoxifen 20 mg d -1
- Mekanisme: delvis østradiolreceptorantagonist
- Forholdsregler: foretage endometrieundersøgelse 1 / år, kontrollere leverfunktion og triglycerider, dosere østradiol i plasmaet og tilsæt LHRH hvis øget, effektiv prævention (teratogen).
-
Fulvestrant 250 mg IM hver 28. dag
- Mekanisme: østrogenreceptorantagonist uden delvis agonistisk virkning.
Anvendelsen af tamoxifen er fordelagtig, hvis der er østrogenreceptorer i tumoren uanset patientens alder. Den optimale varighed af anvendelsen af adjuverende hormonbehandling med tamoxifen er 5 år i en dosis på 20 mg d -1 . Brug af tamoxifen reducerer risikoen for gentagelse med 8% og risikoen for død med 5%.
Anti-aromataserSiden 2004 kan nye molekyler tilbydes postmenopausale kvinder. Disse er aromatasehæmmere . De to mest vurderede molekyler er anastrozol og letrozol . Deres toksicitetsprofil er forskellig fra tamoxifen. Administration af disse to molekyler gør det muligt at reducere tilbagefald efter brystkræftoperation uden nogen fordel med hensyn til samlet overlevelse ( versus tamoxifen).
-
Letrozole , Femara 2,5 mg d -1
- Mekanisme: ikke-steroide aromatasehæmmere
- Forholdsregler: knogletæthed, dyslipidæmi
-
Anastrozol , Arimidex 1 mg
- Mekanisme: Ikke-steroide aromatasehæmmere
- Forholdsregler: knogletæthed, dyslipidæmi
-
Exemestane , Aromasin 25 mg
- Mekanisme: steroidaromatasehæmmer
- Forholdsregler: knogletæthed, dyslipidæmi
Forebyggelse: hvordan man reducerer risikoen
At vide, at brystkræft er en hormonel sygdom, er enhver handling eller terapi, der sigter mod at reducere varigheden og intensiteten af eksponering for østrogen eller for hormonforstyrrende stoffer, der efterligner dette østrogen, teoretisk antaget at være effektiv.
Handlinger eller begivenheder, der reducerer risikoen
Flere typer handlinger kan tages for at reducere risikoen for at udvikle brystkræft.
Gynækologiske valgRisikofaktorerne har en fællesnævner: stigningen i den hormonelle imprægnering af kvinder: direkte til hormonbehandling i overgangsalderen, østrogen-gestagen-pillen, stigningen i antallet af menstruationscyklusser (lavt antal graviditeter eller korte amningstider), eller indirekte via forøgelsen af aromataseenzymets aktivitet i fedt til alkohol, overvægt, mangel på fysisk aktivitet. Således kunne en primær forebyggelse af brystkræft foreslås, der involverer en ændring af livsstilen
Valget af p-pillerDette er for at favorisere piller, der ikke indeholder østrogenblokerende æggestokkeaktivitet.
En første graviditet i en tidlig alderAt sænke alderen på første graviditet reducerer risikoen for brystkræft, fordi cyklusser mellem puberteten og den første graviditet, der betegnes, synes at være de farligste set fra dette synspunkt. Den første graviditet, der blev gennemført, ville fungere som en vaccine mod kræft ved at differentiere væv, der gør dem mindre sårbare over for hormoner. Graviditet fungerer derfor som en vaccine mod østrogen. Jo tidligere denne første graviditet opstår, jo bedre fungerer det.
Langvarig amningLangvarig amning (fordi man lægger æggestokkene i søvn ) reducerer risikoen. Ifølge WCRF- rapporten giver amning fordele, uanset hvornår kræften udvikler sig (før eller efter overgangsalderen ).
Undgå overgangsalderen hormonbehandling (HRT)”Hormonbehandling mod overgangsalderen betragtes nu som en risikofaktor for brystkræft, især når den tages i mere end 5 år” rapporterede Le Figaro i 2008.
Livsstilsvalg VægttabFedme og overvægt øger risikoen for brystkræft. Professor Pierre Kerbrat (centrum for Eugène-Marquis, Rennes) vurderede i 2008, at kampen mod kvindelig fedme ville forhindre 13.000 nye tilfælde af brystkræft om året i Den Europæiske Union.
Fysisk træningIfølge professor Kerbrat ville det at øve 30 minutters fysisk aktivitet 5 dage om ugen reducere antallet af nye tilfælde med 30% til 40%. Den beskyttende effekt kommer både fra kampen mod fedme og fra træningens virkning på hormonelle sekreter. Amerikanske undersøgelser har også vist sin forebyggende virkning mod en gentagelse af sygdommen.
Reduktion af alkoholforbrugRisikoen for brystkræft øges med alkoholindtagelse. Moderat alkoholforbrug øger risikoen med 20% til 30%. Mere præcist øges risikoen med 10%, når det daglige alkoholforbrug stiger med 10 g alkohol (dvs. et glas).
Mad valgDe ville reducere risikoen.
- Udført ved hjælp af spørgeskemaer fra 334.850 kvinder i alderen 35 til 70 og inkluderet i EPIC (europæisk prospektiv undersøgelse af kræft og ernæring) kohorte (opfølgning varighed: 11,5 år), en undersøgelse dateretapril 2013viser, at der ikke er nogen sammenhæng mellem forbruget af flavonoider og lignan ( phytoøstrogener ) og risikoen for brystkræft, uanset om man tager højde for menopausal status eller hormonreceptorernes status .
Transfedtsyrer i blodet øger en kvindes risiko for brystkræft med næsten 50%. De trans-fedtsyrer anvendes i forarbejdede fødevarer såsom brød og industrielle cookies, bagværk, kager, chips, pizzaer industriel pasta.
- Den grønne te og / eller soja kunne (er) har beskyttende egenskaber (hvilket ville forklare det faktum, at i Europa 1 i 12 kvinder udvikler denne kræft, mod en for 80 i Japan, hvor disse fødevarer forbruges) .
- Efter begyndelsen af brystkræft synes en fordobling af forbruget af frugt og grøntsager ikke at mindske risikoen for gentagelse.
- Omega 3- tilskud blev testet i 2008 for at se, om det forbedrede kemoterapi.
- Ikke at tage hormonelle behandlinger vil reducere risikoen for brystkræft.
- SERM-behandlinger ( tamoxifen , raloxifen ) reducerer risikoen. Imidlertid har disse lægemidler signifikante bivirkninger (stigning i antallet af tromboemboliske sygdomme for de to molekyler, endometriecancer for tamoxifen), og deres plads skal stadig bestemmes.
"Forebyggende" kirurgiske behandlinger
Forebyggende kirurgiske behandlinger er blevet foreslået hos kvinder med en familiehistorie af brystkræft med mutation i BRCA1- eller BRCA2-generne. Hos disse kvinder varierer risikoen for brystkræft mellem 40 og 85% inden 80 år. De kirurgiske forslag er enten fjernelse af begge bryster med eller uden bilateral ooforektomi eller bilateral ooforektomi alene.
Nuværende observationsstudier om forebyggende bilateral mastektomi (MBP) viser, at det kunne reducere forekomsten af brystkræft og / eller død, selvom disse undersøgelser har metodiske begrænsninger. Tilfredshed med at følge denne procedure ser ud til at være god, med faldende kræftbekymring ledsaget af nedsat kropsbillede og seksuelle fornemmelser. Hos kvinder, der har haft kræft i det ene bryst, ser det ud til at fjerne det andet bryst at reducere forekomsten af kræft, men effekten på langvarig overlevelse er usikker på grund af den fortsatte risiko for gentagelse eller metastase af den oprindelige kræft.
Psykologiske aspekter
At finde ud af, at du har kræft, kan være meget vanskeligt at finde ud af, da denne nyhed længe har været anset for at være den forestående død. Derudover ændrer hospitalsindlæggelse, kirurgi og adjuverende behandlinger patientens liv dybt. Det er derfor vigtigt at give patienterne passende psykologisk støtte, hvilket generelt involverer deltagelse i grupper af patienter, der gennemgår de samme prøvelser.
Imidlertid er brystkræft diagnosticeret sent meget lemlæstende. For kvinder svarer denne lemlæstelse generelt til psykologisk og social lemlæstelse. Brystet er et af de stærkeste symboler på kvindelighed , og nogle kvinder kan opleve denne lemlæstelse som en negation af deres kvindelighed og derfor af deres personlighed.
Parforholdet lider ofte under konsekvenserne af sygdommen. I perioden efter behandling kan patienten eller hendes partner udtrykke negative følelser, såsom bebrejdelse. Denne type situation bør tages alvorligt af fagfolk, da den kan være forbundet med psykiske lidelser såsom depression. Ifølge Nicolas Favez, Sarah Ciro Notari, Tania Antonini og Linda Charvoz vil denne type situation sandsynligvis forekomme i de tidlige stadier af sygdommen, og selv når den medicinske prognose er optimistisk. I denne sammenhæng kan der tilbydes rekonstruktiv kirurgi ledsaget af psykologisk pleje.
Brystkræft er derfor ikke kun et medicinsk problem. Det påvirker livet, kroppen og selvtilliden. Når en kvinde modtager dommen om "brystkræft", forlader hun lægekontoret med frygt i maven med mange spørgsmål om, hvordan hendes liv vil være i fremtiden. Hvordan skal man tale om dette til sine slægtninge? Hvordan håndteres hårtab og øjenbryntab? Hvordan kommer man ud af hjemmet og møder andres øjne? Hvordan kan du fortsætte med at tage sig af dine børn? Vil hun stadig kunne få noget? Mister hun sit job? Hvad vil der ske med hendes forhold til manden i hendes liv? Så mange spørgsmål, få muligheder for dialog, mange tabuer. Ofte falder kvinder tilbage på sygdommen, og dette er endda skadeligt for terapiens succes.
Der er meget, der skal gøres for at kommunikere ordentligt med patienter og deres familier, men også for at forbedre den medicinske behandling til kvinder og deres livskvalitet generelt.
I populærkulturen
Komikerkunstneren Marie Reno understøtter brystkræftbevidsthed med sin humoristiske sang Opmærksomhed på dine bryster! .
Noter og referencer
- https://www.francetvinfo.fr/sante/cancer/cancer-du-sein-il-y-a-une-vraie-recrudescence_1815585.html
- André Cicolella, brystkræft. Afslutning af epidemien , red. Les Petits Matins, 2016.
- (in) PM Ravdin, Cronin KA, Howlader N et al. “ Faldet i forekomst af brystkræft i 2003 i USA ” , New Eng J Med , 2007; 356: 1670-1674
- "Fald i forekomsten af brystkræft i 2005 og 2006 i Frankrig: et paradoksalt fænomen" Cancer Bulletin , 2008; 95: 11-5
- (i) Forouzanfar MH, KJ Foreman, Delossantos AM et al. ” Bryst- og livmoderhalskræft i 187 lande mellem 1980 og 2010: en systematisk analyse ” , Lancet , 2011
- Boyle og Ferley, 2004
- WCRF - Statistik over brystkræft
- IARC - Faktaark for brystkræft
- Source Inserm 2008, konsulteret 2008 10 04
- "Antoine Spire taler med David Khayat for Le Monde de l'Education" uddrag fra en artikel offentliggjort i april 2006 i Le Monde de l'Education
- "Avanceret brystkræft: løfterne om en ny behandling" på futura-sciences.com
- Institut for folkesundhedsovervågning (InVS) INSERM
- " Brystkræft: mod mindre intensive behandlinger " (tilgængelige på en st oktober 2015 )
- National Cancer Institute, Breast Cancer, opdatering fra april 2008.
- " Kræft: overlevelse forbedres i Frankrig " , på sante.lefigaro.fr (adgang til 2. februar 2016 )
- Wang B, He M, Wang L, Engelgau MM, Zhao W, Wang L. Screening af brystkræft blandt voksne kvinder i Kina, 2010. Prev Chronic Dis 2013; 10: 130136. DOI: https://dx.doi.org/10.5888/pcd10.130136
- (i) Nagata, Chisato, " Faktorer at overveje at sammenhængen mellem Soy Isoflavone indtag og risikoen for brystkræft " , J Epidemiol , vol. 20, nr . 22009, s. 83-89 ( ISSN 1349-9092 , DOI 10.2188 / jea.JE20090181 , læs online )
- Wooster R, Weber BL. Bryst- og æggestokkræft . N Engl J Med 2003; 348: 2339-47
- Generelt kræftforløb P r JF HERON
- Loibl S, Poortmans P, Morrow M, Denkert C, Curigliano G, Brystkræft , Lancet, 2021; 397: 1750-1769
- Isabelle Plo, Corentin Laulier, Fabienne Lebrun, Laurent Gauthier, Fabien Calvo og Bernard Lopez. AKT1 hæmmer homolog rekombination ved at inducere cytoplasmatisk retention af BRCA1 og RAD51 . Kræftforskning. 15. november 2008.
- [ hormonbehandlinger fremme brystkræft? CEA pressemeddelelse]
- Communiqué / Research of the University Joseph-Fourier (Grenoble) ; [CK2: en vigtig rolle i progressionen af brysttumorer] ; 10. maj 2012
- Clavel-Chapelon F, Kumulativt antal menstruationscyklusser og risiko for brystkræft: resultater fra E3N- kohortestudiet af franske kvinder , kræftårsager og kontrol, 2002; 13: 831-838
- Beral V, brystkræft og hormonerstatningsterapi i millionundersøgelsen, Lancet, 2003; 362: 419-27
- Piger når puberteten tidligere end nogensinde
- (in) Merrill RM Fugal S Novilla LB, Raphael ™, " Kræftrisiko forbundet med tidlig og sen moderalder ved første fødsel " , Gynecol Oncol , bind. 96, n o 3,2005, s. 583-93. ( PMID 15721398 , DOI j.ygyno.2004.11.038 )
- (en) Faupel-Badger JM, Arcaro KF, Balkam JJ, Eliassen AH, Sherman ME et al. , “ Risiko for ombygning, amning og brystkræft efter fødslen: resumé af en National Cancer Institute-sponsoreret workshop ” , J Natl Cancer Inst , bind. 105, nr . 3,2013, s. 166-74. ( PMID 23264680 , PMCID PMC3611853 , DOI 10.1093 / jnci / djs505 , læs online [html] )
- (en) Diamanti-Kandarakis E, Bourguignon JP, Giudice LC, et al. , " Kemikalier, der forstyrrer hormonet: en videnskabelig erklæring fra det endokrine samfund " , Endocr. Rev. , Vol. 30, nr . 4,Juni 2009, s. 293–342 ( PMID 19502515 , PMCID 2726844 , DOI 10.1210 / er.2009-0002 )
- Romain Loury (2015) Bag brystkræft, DDT , 16. juni 2015
- "Dr. de Lorgeril - Årsagerne til brystkræft endelig identificeret Sådan beskytter dig selv.?"
- Fedtceller og brystkræft - en farlig kombination (ifølge en CNRS-pressemeddelelse) 2011/04/05
- Brystkræft: der kræves forebyggelseskampagner i Le Figaro , 23. oktober 2008, side 11
- Øget risiko for brystkræft hos postmenopausale kvinder baseret på deres vægtstigning
- Béatrice Dirat; Kræftassocierede adipocytter udviser en aktiveret fænotype og bidrager til brystkræftinvasion ; Kræftforskning, doi: 10.1158 / 0008-5472.CAN-10-3323 Cancer Res 1. april 2011 71; 2455 Oversigt )
- B. Dirat et al. Kræftforskning , 1 st april 2011
- Undersøgelse, der viser sammenhængen mellem brystkræft og forbruget af animalsk fedtstof fra 1986
- Undersøgelse af identificerede kræftfaktorer i Spanien
- Fat kosten og risiko for brystkræft: en case-control undersøgelse i Kina
- Konklusioner af Inserms og Institut Gustave-Roussy's arbejde med henblik på at evaluere de forskellige fedtsyres rolle i udviklingen af brystkræft fra blodanalyser indsamlet fra 1995 til 1998 blandt 25.000 ud af 100.000 kvinder fulgt som en del af -kaldt E3N- undersøgelse .
- (i) Growth Factor Hæver Cancer Risk
- (i) Mælk, mejeriprodukter og lactose indtag og risiko for ovariecancer: En meta-analyse af epidemiologiske undersøgelser , International Journal of Cancer , vol. 118, nummer 2, s. 431-441
- (i) Variation i plasma insulin-lignende vækstfaktor-1 og insulin-lignende vækstfaktor bindende protein-3: Personlige og livsstilsfaktorer (USA)
- "Andes-rapport, s76 / 210"
- (in) "Forbrug af rå eller opvarmet mælk fra forskellige arter: En vurdering af de potentielle ernæringsmæssige og sundhedsmæssige fordele, p4 / 14
- (in) "Associering af IGF-1-indhold med fuldmælk og fedtfattig mælk i México"
- (i) indtag af mejeriprodukter, calcium og D-vitamin og risikoen for brystkræft
- (in) Mejeriprodukter og risiko for brystkræft
- [PDF] Rapport Alkohol og risiko for kræft (60 sider), National Cancer Institute og Nacre-netværket, 2007)
- Xue F, Willett WC, Rosner BA, Hankinson SE, Michels KB, Cigaretrygning og forekomsten af brystkræft , Arch Intern Med, 2011; 171: 125-133
- (en) Lundqvist J, M Norlin, Wikvall K, " 1α, 25-dihydroxyvitamin D (3) udøver vævsspecifikke virkninger på østrogen androgen metabolisme " , Biochim Biophys Acta ,januar 2011( PMID 21262387 , DOI 10.1016 / j.bbalip.2011.01.004 )
- (en) Napoli N, Vattikuti S, Ma C, et al. , “ Høj forekomst af lavt D-vitamin og muskuloskeletale klager hos kvinder med brystkræft ” , Breast J , bind. 16, n o 6,2010, s. 609–16 ( PMID 21070438 , DOI 10.1111 / j.1524-4741.2010.01012.x )
- (in) Grant WB, Peiris AN, " Rollen af muligt serum 25-hydroxyvitamin D i sort-hvid sundhedsforskelle i USA " , J Am Med Dir Assoc , bind. 11, n o 9,november 2010, s. 617–28 ( PMID 21029996 , DOI 10.1016 / j.jamda.2010.03.013 )
- (in) Engel P Fagherazzi G, S Mesrine, Boutron-Ruault MC, Clavel-Chapelon F, " Fælles virkninger af diæt-vitamin og soleksponering er risiko for brystkræft: resultater fra den franske E3N-kohorte " , Cancer Epidemiol. Biomarkører Forrige , Vol. 20, nr . 1,januar 2011, s. 187–98 ( PMID 21127286 , DOI 10.1158 / 1055-9965.EPI-10-1039 )
- (i) mammografisk tæthed og risikoen for brystkræft afsløring og Norman F. Boyd, Helen Guo, Lisa J. Martin, Limei Sun, Jennifer Stone, Eve Fishell, Roberta A. Jong, Greg Hislop, Anna Chiarelli, Salomon Minkin, Martin J.Yaffe, New Eng J Med , 2007; 356: 227-236
- (en) Travis LB, Hill D, Dores GM, Gospodarowicz M, van Leeuwen EF, Holowaty E et al. “ Kumulativ absolut risiko for brystkræft for unge kvinder behandlet for Hodgkin lymfom ” J Natl Cancer Inst . 2005; 97: 1428-37
- (in) Einstein AJ, Henzlova MJ, Rajagopalan S, " Estimating risk of cancer forbundet med strålingseksponering fra 64-skive computertomografi koronar angiografi " JAMA 2007; 298: 317-323
- (i) Kolstad HA, " natarbejde og risikoen for brystkræft og andre kræftformer-en kritisk gennemgang af den epidemiologiske beviser " Scand J Work Around sundhed . 2008; 34: 5-22
- Kronisk vekslende lette cyklusser øger risikoen for brystkræft hos mus
- (en) Wise J, " Danske natarbejder med brystkræft efter dato kompensation " BMJ . 2009; 338: b1152
- (in) Stuebe AM, Willett WC, Fei Xue, Michels KB, " Amning og forekomst af præmenopausal brystkræft ," Arch Intern Med . 2009; 169 (15): 1364-1371
- "Frivillig ophør af graviditet øger ikke risikoen for brystkræft" (WHO, offentliggjort online i juni 2000)
- Silva IdS, Stavola BD, McCormack V, samarbejdsgruppe om præ-Natal risikofaktorer og efterfølgende risiko for brystkræft (2008), " Fødselsstørrelse og brystkræftrisiko: Re-analyse af individuelle deltagerdata fra 32 studier " ( Arkiv • Wikiwix • Archive.is • Google • Hvad skal jeg gøre? ) (Adgang til 2. august 2017 ) . PLoS Med 5 (9): e193
- nationale institut mod kræft, brystkræft hos mænd .
- Maalej M, Hentati D, Messai T, Kochbati L, El May A, Mrad K, Romdhane KB, Ben Abdallah M, Zouari B. Brystkræft i Tunesien i 2004: en sammenlignende klinisk og epidemiologisk undersøgelse. Bull kræft. 2008 februar; 95 (2): E5-9.
- Antoniou A, Pharoah PD, Narod S et al. Gennemsnitlig risiko for bryst- og æggestokkræft forbundet med BRCA1- eller BRCA2-mutationer påvist i tilfælde, hvor serier ikke er valgt til familiehistorie: en kombineret analyse af 22 undersøgelser , Am J Hum Genet, 2003; 72: 1117-1130
- Robson ME, Chappuis PO, Satagopan J, et al. En kombineret analyse af resultatet efter brystkræft: forskelle i overlevelse baseret på BRCA1 / BRCA2-mutationsstatus og administration af adjuverende behandling , Breast Cancer Res 2004; 6: R8-R17
- Rennert G, Bisland-Naggan S, Barnet-Griness O, et al. Kliniske resultater af brystkræft hos bærere af BRCA1- og BRCA2-mutationer , N Engl J Med 2007; 357: 115-123
- John EM, Miron A, Gong G og Als. [2007; 298 (24): 2869-2876 Udbredelse af patogene BRCA1-mutationsbærere i 5 amerikanske racer / etniske grupper ], JAMA, 2007; 298: 2869-2876
- Antoniou AC, Casadei S, Heikkinen T et al. Brystkræftrisiko i familier med mutationer i PALB2 , N Engl J Med, 2014; 371: 497-506
- Brystkræft in situ på hjemmesiden for foreningen til kræftscreening i Meurthe et Moselle, hørt den 13. januar 2016
- "Brystkræft: illusioner af screening", Coisne S og Lemarchand F., La Recherche , 395, marts 2006: 44-48
- Humphrey LL, Helfand M, Chan BKS, Woolf SH, screening af brystkræft: Et resumé af beviset for den amerikanske taskforce for forebyggende tjenester , Ann Intern Med , 2002: 137: 347-360
- Resultater af to-amtsforsøg med mammografiscreening er ikke kompatible med samtidig officiel svensk brystkræftstatistik . Zahl PH, Peter C. Gøtzsche , Andersen JM, Maehlen J. Dan Med Bull. 2006 nov; 53 (4): 438-40.
- Berg WA, Blume JD, Cormack JB, Kombineret screening med ultralyd og mammografi vs mammografi alene hos kvinder ved forhøjet risiko for brystkræft JAMA 2008; 299: 2151-2163
- Leach MO, Boggis CR, Dixon AK et al. Screening med magnetisk resonansbilleddannelse og mammografi af en britisk befolkning med høj familiær risiko for brystkræft: en prospektiv multicenter-kohortestudie (MARIBS) , Lancet, 2005; 365: 1769-78
- Kösters JP, Peter C. Gøtzsche , Regelmæssig selvundersøgelse eller klinisk undersøgelse til tidlig påvisning af brystkræft , Cochrane Database of Systematic Reviews 2003, udgave 2. Art. Nr.: CD003373. DOI: 10.1002 / 14651858.CD003373
- "Niramai bruger termisk billeddannelse og kunstig intelligens til at revolutionere diagnosticering af brystkræft"
- "You tube, Breast thermography"
- "You tube: Mammografi og Termografi"
- "Ncbi, 2014: En ny model til smart brystkræftpåvisning i termogrambilleder."
- "marts 2017 Støttende Noninvasiv værktøj til diagnosticering af brystkræft Ved hjælp af en Termografisk kamera som sensor"
- "10Systematiske anmeldelser i apotek, bind 9, udgave 1, jan-dec, 2018, effekten af termografi på påvisning af brystkræft"
- "2012, skifer: brystkræft: en fransk skandale?"
- "Termografi til påvisning af brystkræft"
- "Infrarød billeddannelse af brystet - en oversigt, s18 / 22"
- [artikel - [relateret] "France-info, 2019: Britisk turist opdager hendes brystkræft ... mens hun besøger et museum"]
- Warner E, screening for brystkræft , N Engl J Med, 2011; 365: 1025-1032
- Miller AB, Til T, Baines CJ, Wall C, The Canadian National Breast Screening Study-1: brystkræft dødeligheden efter 11 til 16 års opfølgning: et randomiseret screening forsøg med mammografi hos kvinder alderen 40 til 49 år , Ann Intern Med, 2002; 137: 305-312
- Moss SM, Cuckle H, Evans A, Johns L, Waller M, Bobrow L, Virkning af mammografiscreening fra alderen 40 år på dødelighed brystkræft på 10 års opfølgning: et randomiseret kontrolleret forsøg , Lancet, 2006; 368: 2053-2060
- Zackrisson S, Andersson I, Janzon L, Manjer J, Garne JP, Overdiagnose af brystkræft 15 år efter afslutningen på mammografisk screeningstudie i Malmö: opfølgende undersøgelse , BMJ, 2006; 332: 689-92
- Welch HG, Schwartz LM, Woloshin S, Begrænsninger af screening for brystkræft: 1 ud af 4 kræftformer påvist ved mammografi er pseudocancere , BMJ, 2006; 332: 727
- Jørgensen KJ, Peter C. Gøtzsche , Overdiagnostik i offentligt organiserede mammografiscreening programmer: systematisk gennemgang af incidens tendenser , BMJ, 2009; 339: b2587
- Zahl PH, Maehlen J, Welch HG, Den naturlige historie af invasive brystkræft opdages ved screening mammografi , Arch Intern Med 2008; 168: 2311-6
- [1] .
- "En defekt af methylobacterium-bakterier i kræft i brystvævet"
- "EverZen: Hvad er overlevelsesgraden for brystkræft?"
- fra Cabarrot E. Naturlig historie af brystkræft. Medicinsk-kirurgisk encyklopædi . Videnskabelige og medicinske udgaver Elsevier SAS, Paris. Gynækologi, 865-A-10, 2000.
- Inflammatorisk brystkræft: spørgsmål og svar på National Cancer Institute websted .
- (in) X. Dai , " Brystkræft iboende subtypeklassifikation, klinisk anvendelse og fremtidige tendenser " , Am J Cancer Res , bind. 5, nr . 10,15. september 2015, s. 2929–2943 ( læs online ).
- (in) E. Charaffe-Jauffret , " Genekspressionsprofilering af brystcellelinier identificerede potentielle nye basale markører " , Oncogene , vol. 25,6. april 2006, s. 2273–2284 ( læs online ).
- "Genomics revolution" , 1 min. 33 s / 3 min
- "Målrettet terapi 3m39 / 5m33"
- van 't Veer LJ, Dai H, van de Vijver MJ og Als. Genekspression profilering forudsiger klinisk resultat af brystkræft , Nature, 2002; 415: 530-536
- Paik S, Shak S, Tang G og Als. Et multigen-assay til at forudsige gentagelse af tamoxifen-behandlet, node-negativ brystkræft , N Engl J Med, 2004; 351: 2817-2826
- Wang Y, Klijn JG, Zhang Y og Als. Genekspressionsprofiler for at forudsige fjernmetastase af lymfeknude-negativ primær brystkræft , Lancet, 2005; 365: 671-679
- Betydning MA, Somji S, Lamm DL, Garrett SH, Slovinsky F, Todd JH, Betydning DA. Metallothionein-isoform 3-overekspression er forbundet med brystkræft med dårlig prognose . Am J Pathol 159: 21-26, 2001.
- Nartey N, Cherian MG, Banerjee D. Immunohistokemisk lokalisering af metallothionein i humane skjoldbruskkirteltumorer . Am J Pathol 129: 177–182, 1987.
- Haerslev T, Jacobsen K, Nedergaard L, Zedeler K. Immunhistokemisk påvisning af metallothionein i primære brystcarcinomer og deres aksillære lymfeknudemetastaser. Pathol Res Pract 190: 675–681, 1994. 64.
- Haerslev T, Jacobsen K, Zedeler K. Den prognostiske betydning af immunhistokemisk påviselig metallothionein i primære brystcarcinomer. APMIS 103: 279-285, 1995.
- Fresno M, Wu W, Rodriguez JM, Nadji M. Lokalisering af metallothionein i brystcarcinomer. En immunhistokemisk undersøgelse. Virchows Arch A Pathol Anat Histopathol 423: 215–219, 1993.
- 5. INTERNATIONAL KONFERENCE OM METALLOTHIONEIN SYMPOSIUMPAPIRER Metallothionein som en prognostisk biomarkør i brystkræft Boon-Huat Bay, Rongxian Jin, Jingxiang Huang og Puay-Hoon Tan ( “ Resumé ” ( Arkiv • Wikiwix • Archive.is • Google • Hvad skal jeg gøre?) ) (adgang til 2. august 2017 ) og “fuld PDF-artikel (6 sider) ” ( Arkiv • Wikiwix • Archive.is • Google • Hvad skal jeg gøre? ) (adgang til 2. august 2017 ) )
- Ioachim E, Tsanou E, Briasoulis E, Batsis Ch, Karavasilis V, Charchanti A, Pavlidis N, Agnantis NJ. Klinisk patologisk undersøgelse af ekspressionen af hsp27, pS2, cathepsin D og metallothionein i primær invasiv brystkræft . Bryst 12: 111–119, 2003.
- Surowiak P, Matkowski R, Materna V, Gyorffy B, Wojna A, Pudelko M, Dziegiel P, Kornafel J, Zabel M. Forhøjet metallothionein (MT) -ekspression i invasiv duktal brystkræft forudsiger tamoxifenresistens . Histol Histopathol 20: 1037-1044, 2005.
- [PDF] Website af National Organization of Liberal Sygeplejersker Fagforeninger
- Mansel RE, Fallowfield L, Kissin M et als. Randomiseret multicenterforsøg med sentinelknudebiopsi versus standard aksillær behandling ved operativ brystkræft: ALMANAC-studiet , J. Natl Cancer Inst. , 2006; 98: 599-609
- Erica J Weinstein , Jacob L Levene , Marc S Cohen og Doerthe A Andreae , “ Lokalbedøvelse og regionalbedøvelse versus konventionel analgesi til forebyggelse af vedvarende postoperativ smerte hos voksne og børn ”, Cochrane Database med systematiske anmeldelser ,21. juni 2018( ISSN 1465-1858 , PMID 29926477 , PMCID PMC6377212 , DOI 10.1002 / 14651858.cd007105.pub4 , læst online , adgang 21. juli 2020 )
- (en) Clarke M, Collins R, S Darby et al. “Effekter af strålebehandling og af forskelle i omfanget af operation for tidlig brystkræft på lokal gentagelse og 15-års overlevelse: en oversigt over de randomiserede forsøg” Lancet 2005; 366: 2087-106
- (en) Henson KE, McGale P, Taylor C, Darby SC. “Strålingsrelateret dødelighed fra hjertesygdomme og lungekræft mere end 20 år efter strålebehandling for brystkræft” British Journal of Cancer 20. december 2012 DOI : 10.1038 / bjc.2012.575
- " Kræft kan behandles under graviditet " (adgang 2 oktober 2015 )
- " Brystkræft: en blodprøve for at forudsige virkningen af strålebehandling " på Santé Magazine (adgang til 27. januar 2016 )
- (en) Romond EH, Perez EA, Bryant J et al. “Trastuzumab plus adjuverende kemoterapi til opererbar HER2-positiv brystkræft” N Engl J Med. 2005; 353: 1673-84
- " Medscape France - Medicinsk information og ressourcer for læger | Medscape France ” , på francais.medscape.com (adgang til 4. september 2018 )
- (da-DK) John Wiley & Sons Ltd og The Atrium, Southern Gate , “ Ontruzant lancerer for at blive den første Herceptin biosimilar, der er tilgængelig i Storbritannien | Pharmafile ” , på www.pharmafile.com (adgang til 4. september 2018 )
- (en) Miller K, Wang M, Gralow J et al. “Paclitaxel plus bevacizumab versus paclitaxel alene til metastatisk brystkræft” N Engl J Med. 2007; 357: 2666-76.
- Resumé af udtalelsen fra Haute Autorité de Santé (Frankrig), maj 2011
- (en) Geyer et al. “Lapatinib plus capecitabin til HER2-positiv avanceret brystkræft” ( Arkiv • Wikiwix • Archive.is • Google • Hvad skal jeg gøre? ) (Adgang til 2. august 2017 ) N Engl J Med. 2006; 355: 2733-43.
- For anastrozol , mindre endometriecancer, mindre cerebrovaskulær iskæmi, mindre dyb venetrombose, men flere frakturer og artralgi. For Letrozole , færre venøse tromboemboliske hændelser, men mere artralgi, brud, hjerteproblemer og højt kolesteroltal
- Colditz, GA og Bohlke, K. (2014), Prioriteter for den primære forebyggelse af brystkræft. CA: A Cancer Journal for Clinicians, 64: 186–194. doi: 10.3322 / caac.21225
- IARC-monografiprogram klassificerer kombineret kombineret prævention og monopausal hormonbehandling som kræftfremkaldende stoffer , International Agency for Research on Cancer , 29. juli 2005 pressemeddelelse
- (en) Chavez-MacGregor M Elias SG, Onland-C Moret et al. Postmenopausal risiko for brystkræft og kumulativt antal menstruationscyklusser , Cancer Epidemiology Biomarkers & Prevention, 2005; 14: 799-804
- "Brystkræft: forebyggelseskampagner opfordres til" Le Figaro , 23. oktober 2008
- (in) E. Riboli et al ". European Prospective Investigation in Cancer and Nutrition (EPIC) study populations and data collection ' Public health nutrition , vol. 5, n o 6B,2002, s. 1113-1124 ( PMID 12639222 , læs online [html] , adgang til 16. april 2013 )
- (in) R. Zamora-Ros et al., " Diætindtagelse af flavonoider og lignan og brystkræft risikerer selon overgangsalder og hormonreceptorstatus i den europæiske prospektive undersøgelse af kræft og ernæring (EPIC) -studie ' Brystkræftforskning og -behandling ,2013( PMID 23572295 , læs online [html] , adgang til 16. april 2013 )
- Konklusion af en Women's Healthy Eating and Living (WHEL) undersøgelse, der blev offentliggjort i sommeren 2007 i JAMA
- Eksperiment udført af INSERM i Tours (kilde: Science et Avenir fra april 2008)
- Bevers, Therese B, Bevis for raloxifen som et middel til reduktion af brystkræftrisiko for postmenopausale kvinder , JNCCN, 2007; 5: 817-822
- Nelson HD, Smith MB, Griffin JC, Fu R, brug af medicin for at reducere risikoen for primær brystcancer , Ann Intern Med 2013; 158: 604-614
- (i) Nora E Carbine , Liz Lostumbo Judi Wallace og Henry Ko , " Risk-reducerende mastektomi til forebyggelse af primær brystcancer " , Cochrane Database of Systematic anmeldelser ,5. april 2018( PMID 29620792 , PMCID PMC6494635 , DOI 10.1002 / 14651858.CD002748.pub4 , læs online , adgang til 13. maj 2019 )
- (i) Nicolas Favez , Sarah Cairo Notari , Tania Antonini og Linda Charvoz , " Attachment og drejningsmoment tilfredshed som prædiktorer for Udtrykt Emotion hos kvinder står over for brystkræft og deres partnere i den umiddelbare post-kirurgi periode " , British Journal of Health Psychology , flyvningen. 22, nr . 1,1 st februar 2017, s. 169–185 ( ISSN 2044-8287 , DOI 10.1111 / bjhp.12223 , læst online , adgang 23. august 2017 )
- " Marie Reno - Pink October - Toppen af nyhederne - 27. september 2019 - Marie Réno - Toppen af nyhederne om Rire & Chansons - Rire & Chansons " , på Rire & Chansons.fr (adgang til 7. oktober 2019 )
Se også
Relaterede artikler
- Bryst
- Livmoderhalskræft
- Livmoderkræft
- Mastektomi , protese
- Mitoxantron
- Kognitiv forstyrrelse efter kemoterapi
- Atossa
- Oncotype DX
- Seintinelles
eksterne links
- Myndighedsregistreringer :
- Meddelelser i generelle ordbøger eller encyklopædier : Brockhaus Enzyklopädie • Encyclopædia Britannica
- Sundhedsrelaterede ressourcer :
- ICD-10 version: 2016
- MalaCards
- National Cancer Institute
- NCI synonymordbog
- Orphanet
- (en) International klassificering af primærpleje
- (en) Sygdomme Ontologi
- (en) Sygdomme DB
- ( fr ) Mendeliansk arv hos mennesker
- ( fr ) Mendeliansk arv hos mennesker
- (sv) Internetmedicin
- (en + es) MedlinePlus
- (no + nn + nb) Gem medisinske leksikon
- Brystkræft på sundhedsforsikringswebstedet
- www.cancerdusein.org Webstedet for “Brystkræftforeningen, Parlons-en! »I begyndelsen af oktobermåneden steg Rose for at øge bevidstheden om kampen mod brystkræft og tidlig påvisning i Frankrig siden 1994
- Brystkræft på hjemmesiden for National Federation for the Fight against Cancer
- Brystkræftkategori i dmoz-biblioteket
- GRCS, forskningsgruppen for brystkræft i CHUM forskningscenter i Montreal
- Radio Curie En informationswebradio dedikeret til kvinder med brystkræft og deres kære