Humant papillomavirus
Humant papillomavirus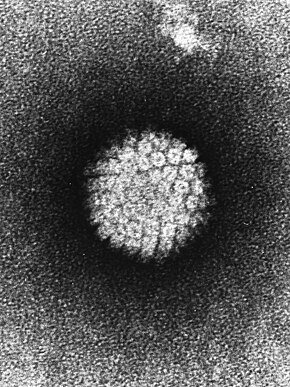 Humant papillomavirus under et elektronmikroskop .
Humant papillomavirus under et elektronmikroskop .
| Type | Virus |
|---|---|
| Gruppe | Gruppe I |
| Familie | papillomaviridae |
| Venlig | Papillomavirus |
Typer:
- PVH-1, 2, 4, 7
- PVH-11
- PVH-31, 33, 35, 51, 52, 58
-
PVH-16, 18, 45, 46
- ufuldstændig forfatter - , dato, der skal specificeres
Det humane papillomavirus ( HPV ) eller humant papillomavirus ( HPV , engelsk humant papillomavirus , HPV ) er en DNA-virus af familien Papillomaviridae . Vi kender omkring 200 forskellige genotyper ; nogle overføres ved hudkontakt og inficerer huden, andre potentielt farligere overføres seksuelt .
De mest synlige kliniske manifestationer af seksuel kontaminering er condylomata acuminata (også kendt som ” kønsvorter ”, ”kønsadenoider” eller ”haneryg”), der allerede er beskrevet af Hippokrates . De skyldes hovedsageligt HPV 6 og 11. Denne infektion forsvinder spontant i 90% af tilfældene, men kan dukke op igen gennem hele livet, når personen er inficeret. Hos mennesker, for hvem virussen stadig er til stede to år efter infektion, udvikler denne infektion, når det skyldes visse genotyper (især HPV 16, 18, 31, 33 og 35) til livmoderhalskræft. Livmoder i 5% af tilfældene. Denne opdagelse tjent Harald zur Hausen den Nobelprisen i fysiologi eller medicin i 2008 , da det blev konstateret, at omkring 25% af papillomavirus cancere forekomme hos mænd (især i ENT sfære, af anus og penis).
Kondomet forhindrer ikke al kontaminering (især ENT), vaccination, den eneste effektive profylakse , er ikke målrettet mod alle virusstammer og er ineffektiv på mennesker, der allerede er inficeret. Den screening for livmoderhalskræft , sammen med en behandling for præcancerøse eller kræftceller, er en effektiv måde at reducere risikoen, når infektionen kontraheret. Sidstnævnte kan være tilbagevendende gennem hele den inficerede persons liv. Regelmæssig screening udstrygninger er vigtige ud over vacciner . På plads siden 2005 har den forebyggende vaccination af unge piger mod denne type virus til formål at reducere forekomsten af denne kræft. I Frankrig anbefales vaccination mellem 11 og 14 år, mens WHO anbefaler det mellem 9 og 13 år, men indhentning kan finde sted op til 19 år. Siden 2019 har WHO anbefalet vaccinen til unge mænd i samme alder som unge kvinder mellem 11 og 14 år med indhentning op til 19 år.
Human papillomavirusinfektion kan også være en forløber for de fleste anogenitale kræftformer såvel som kræft i oropharynx og muligvis i mundhulen og strubehovedet, hvilket bidrager til omkring 600.000 kræftformer om året på verdensplan og 250.000 for tidlige dødsfald. I Frankrig skyldes mere end 6.000 nye tilfælde af kræft papillomavirus hos kvinder (livmoderhalsen, vulva, vagina, anus og ENT-sfære) i 3/4 af tilfældene, men hos mænd i 1/4 af tilfældene (ENT, anus, penis ).
Historie
Omkring 1925 , Georgios Papanicolaou beskrevet abnormiteter i form, størrelse og kerne af cervikale celler relateret til livmoderhalskræft, men hans opdagelse blev ikke anset i medicin indtil tyve år senere. Denne cytologiske screening havde en gennemsnitlig følsomhed (50%) . Hans opdagelse var grundpillerne i screening for livmoderhalskræft i årtier.
Ved slutningen af det XX th århundrede, Harald zur Hause fundet årsagen til disse ændringer, vedvarende infektion med HPV. I begyndelsen af 2000'erne fremkom en langt mere følsom virologisk diagnose, der blev stillet på den samme endocervikale prøve som den, der blev brugt til cytologisk udstrygning, har betydet, at virologisk diagnose nu er den eneste, der anvendes i mange lande. Prøven til denne test kan tages af kvinden selv.
Forebyggelse af HPV-infektion blev muliggjort i 2006 gennem vaccination.
Humane papillomavirus (HPV)
De er små DNA-vira, der inficerer epithelia . De er særligt resistente i det ydre miljø (kolde, organiske opløsningsmidler, rengøringsmidler). Genomet består af 8.000 basepar. Den virionet er ikke-kappeklædte, den capsidet er kubisk symmetrisk, der består af 72 capsomerer med en ikosaedrisk struktur , 55 nm i diameter; den har dobbeltstrenget , cirkulært , lukket DNA, der replikerer i cellekernen.
Papillomavirus er meget specifik for værtsarten. Denne virus multipliceres udelukkende i keratocytter , en celletype, der kun er til stede i celler i ikke-keratiniseret pladepitel, såsom cervikal eller vaginal epitel og keratiniseret pladepitel, såsom epidermis . Nedsat keratinproduktion er en markør for carcinogenese. Det formerer sig ikke i cellekultur.
Humane papillomavirus tilhører hovedsageligt slægten α-Papillomavirus . Der er mere end 200 genotyper . 120 er identificeret og sekventeret. De har snæver værtsspecificitet (artsspecifik) samt vævsspecificitet.
De er udpeget af et stigende antal (HPV 1, HPV 2 osv.), Givet i henhold til den kronologiske rækkefølge af deres opdagelse.
HPV-vira 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 er dokumenterede onkogene vira. Type 16 forårsager ca. 50% af livmoderhalskræft over hele verden, og type 16 og 18 tegner sig sammen for ca. 70% af livmoderhalskræft. Visse typer af HPV er bevist onkogener opdaget, som tjente Harald zur Hausen den Nobelprisen i fysiologi eller medicin i 2008.
Den genomet af genitale vira koder otte gener (og som mange proteiner).
Denne virus er særlig resistent, den kan modstå mere end en uge. På operationsstuer udføres operationer til kirurgisk fjernelse af kondylomatøse hudlæsioner altid sidst.
Virusepidemiologi og transmission
Med omkring 4500 nye tilfælde af kræft om året i Frankrig (livmoderhalsen, vulva, vagina, anus og oropharynx) er kvinder mest ramt af kræft induceret af forskellige stammer af papillomavirus, men HPV-infektioner vedrører også kvinder. Mænd med omkring 1.750 nye tilfælde af HPV-induceret kræft hvert år i Frankrig hos mænd (anus, penis og oftere oropharynx) med særlig høj risiko for infektion hos mænd, der har sex med mænd.
Humane kutane papillomavirus er ofte til stede på normale hud hos raske forsøgspersoner. Vi taler om asymptomatiske hudinfektioner, som vises meget tidligt i barndommen. De fleste papillomavirusinfektioner er latente eller forbigående. De læsioner, der induceres af disse vira, forsvinder spontant det meste af tiden. Virusens kræftfremkaldende natur er imidlertid blevet demonstreret ved virusets evne til at integrere i genomet i cellen til at producere proteiner, der inaktiverer proteinerne (P53, RB), der produceres af tumorundertrykkelsesgenerne. Over 50% af HPV-infektioner forsvinder i løbet af seks til 12 måneder, og 80% helbredes inden for fem år.
Virussen overføres ved direkte kontakt med en forurenet hud eller slimhinde, gennem munden, selvinokulation (transmission af almindelige vorter foretrækkes ved ridser) og ved indirekte kontakt (genstande, forurenede overflader, lokaler - brusere, hammam osv. toiletsæder, svømmehaller osv. - fremmer spredning af plantarvorter); transmission er seksuel i tilfælde af anogenitale vorter ; larynx papillom overføres fra mor til barn, når det passerer gennem fødselskanalen.
Transmission kan også ske via en endovaginal ultralydssonde. Der skal bruges et probeskjold, ikke kondom.
Perinatal transmission af symptomatisk infektion ser ud til at være sjælden. Når det sker, er infektionen forbundet med kønsskader og beskadigelse af stemmebåndene. Længden af inkubationsperioden er ukendt. Normalt bliver perinatal transmission klinisk tydelig i de første to leveår.
Kønsinfektioner
Kønsinfektioner har været mest undersøgt. HPV er den førende årsag til seksuelt overførte infektioner (STI'er) i USA . Selv om dens udbredelse er høj (næsten 25% af den pubescent kvindelige befolkning), er det særlig vigtigt hos unge kvinder under 20 år:
- mere end halvdelen af læsioner med lav grad regresserer spontant inden for få år, 10% udvikler sig til læsioner i høj grad;
- omkring en tredjedel af højgradige læsioner forsvinder spontant, 5% udvikler sig til kræft.
Det anses således for, at størstedelen af seksuelt aktive mennesker har haft mindst en papillomavirusinfektion med højt kræftfremkaldende potentiale i løbet af deres liv, især i de første år af seksuelt liv.
Virussen overføres ved direkte kontakt med en forurenet hud eller slimhinde, gennem munden, selvinokulering (transmission af almindelige vorter foretrækkes ved ridser) og ved indirekte kontakt (genstande, forurenede overflader, lokaler - brusere, hammam osv. toiletsæder, svømmebassiner osv. - fremmer spredning af plantarvorter); transmission er seksuel i tilfælde af anogenitale vorter ; larynx papillom overføres fra mor til barn, når det passerer gennem fødselskanalen.
Mellem 1% og 2% af de inficerede mænd og kvinder vil have klinisk synlige eksofytiske vorter.
Den Inkubationstiden er omkring to til tre år for exofytisk kondylomer undtagelsesvis op til 4 år efter risikabel samleje.
Klinisk synlige eksofytiske læsioner er sjældent forbundet med kræft: kun visse genotyper af HPV er forbundet med kræft i livmoderhalsen, vulva, penis og anorektal kræft. Den DNA af visse HPV-serotyper antages at være til stede i mindst 80-90% af dysplastiske cervikale læsioner (intraepithelial cervikale neoplasia) og livmoderhalskræft (HPV 16, 18, 31, 33 eller 35). De genotyper (HPV 6 og 11), der oftest forårsager eksofytisk condylomata, er ikke blevet forbundet med disse kræftformer.
Patienter med hiv-infektion har ofte omfattende anogenitale vorter, der reagerer dårligt på behandlingen.
Komplikationer: kræft, der er direkte eller hovedsageligt forbundet med HPV
5% af kræftformer er relateret til infektion med denne virus
Seks kræftformer er direkte forbundet med HPV: livmoderhalsen, vagina, vulva, penis, hals, anal. I USA findes der hvert år cirka 44.000 nye tilfælde af kræft i dele af kroppen, hvor det humane papillomavirus (HPV) ofte findes. HPV forårsager cirka 34.800 af disse kræftformer.
Molekylær mekanisme for onkogeneseDe vigtigste årsag HPV forstyrrer værtsgenet er fordi det replikeres og overlever i værtsvævet ved at udnytte maskineriet i den vært cellecyklus . HPV-infektion og integration af HPV-genomet i værtskromosomet i cervikale epitelceller er vigtige tidlige begivenheder i den neoplastiske progression af cervikale læsioner. Virale onkoproteiner, hovedsageligt E6 og E7 , er ansvarlige for de første ændringer i epitelceller. Virusproteiner inaktiverer to store tumorundertrykkende proteiner, p53 og retinoblastomprotein (pRb). Inaktivering af disse værtsproteiner forstyrrer både DNA-reparationsmekanismer og apoptose , hvilket resulterer i hurtig celleproliferation. Flere gener involveret i DNA-reparation, celleproliferation, vækstfaktoraktivitet, angiogenese såvel som mitogenesegener udtrykkes stærkt i cervikal intraepitelial neoplasi og kræft. Denne genomiske ustabilitet stimulerer progression til invasivt carcinom.
Aktivering af p53 aktiverer normalt den cyklinafhængige kinaseinhibitor (p21) for at tvinge celler til at forblive i G1- nedlukning . Imidlertid nedbrydes E6 ved infektion med HPV p53, hvilket får celler til at komme ind i S-fasen af cellecyklussen. Samtidig binder oncoprotein E7 til retinoblastomproteinet (pRb). Binding af E7 til pRb får det til at frigive E2F, en transkriptionsfaktor, der aktiverer cyclinafhængig kinase (CDK). Dette resulterer i tab af kontrol over cellecyklussen, hvilket gør det muligt for celler at komme ind i S-fasen (replikation) af cellecyklussen. Inficerede celler differentierer og formerer sig med en høj risiko for at udvikle dysplastiske celler.
LivmoderhalskræftTilstedeværelsen af en onkogen HPV påvises i næsten 100% af carcinomer in situ , en ikke-invasiv form.
Den onkogene HPV-infektion er fuldstændig asymptomatisk, men det vil tage lang tid at helbrede spontant. Hos 90% af de inficerede kvinder tager det to år for virussen at blive uopdagelig. Det er blandt de 10% af kvinderne, hvis virus stadig kan påvises efter to år, der udvikler meget langsomt for nogle af dem livmoderhalskræft efter en proces på flere år. Tiden mellem infektion med en onkogen HPV og indtræden af invasiv livmoderhalskræft er ti til tredive år.
Tilstedeværelsen af en onkogen HPV-infektion er afgørende for udvikling af livmoderhalskræft, men er ikke tilstrækkelig alene. Udviklingen af livmoderhalskræft kræver associerede faktorer.
Udviklingen af livmoderhalskræft er oftest resultatet af en proces, der varer 10-15 år og i fire faser:
- indledende produktiv infektion med en onkogen virus;
- vedvarende infektion (onkogen virus kan stadig detekteres efter to år)
- transformerende infektion eller præ-kræft;
- invasiv kræft.
Hver infektionsfase svarer til ændringer i arkitekturen for dette epitel (dysplasi):
- mere end halvdelen af lavgradige dysplasier forsvinder spontant inden for få år, 10% udvikler sig til højgradig dysplasi;
- omkring en tredjedel af højgradige dysplasier forsvinder spontant, hvor 5% udvikler sig til kræft.
Det anses således for, at størstedelen af seksuelt aktive mennesker har haft mindst en papillomavirusinfektion med højt kræftfremkaldende potentiale i løbet af deres liv, især i de første år af seksuelt liv.
Vaginal kræftI Storbritannien er 75% af tilfældene med vaginal kræft forårsaget af HPV-infektion.
En case-control undersøgelse viste, at risikoen for vaginal kræft er fem gange højere hos kvinder med anti-HPV 16 antistoffer end hos dem uden. HPV 16 er til stede i 59% af vaginal kræft, viser en tværsnitsundersøgelse.
Vulvar kræftI Storbritannien er 69% af tilfældene med vulvarcancer forårsaget af HPV-infektion. 5% af vulvarcancer tilfælde i Europa er positive for HPV, viser en metaanalyse. 81% af vulvar intraepitelial neoplasi (VIN) tilfælde i Europa er positive for HPV.
HPV type 16 er den mest almindelige type i vulvarcancer på verdensplan (32%) efterfulgt af HPV-typer 33 (5%) og 18 (4%). Vulvarekræft tilfælde er mere tilbøjelige til at teste positive for HPV hos yngre kvinder
En kohortestudie viste, at risikoen for vulvarcancer er højere hos kvinder med kønsvorter end hos kvinder uden. Dette skyldes sandsynligvis samtidig infektion med højrisikotyper af HPV (kønsvorter er forårsaget af lavrisikotyper af HPV)
Anal kanalkræftBåde mænd og kvinder med HPV har en øget risiko for at udvikle anal kræft. Ca. 90 ud af 100 tilfælde af anal kræft er forbundet med HPV-infektion.
Risikoen for analkræft kan være højere hos mennesker, der deltager i analsex-opførsel, og derfor er risikoen for analkræft højere hos mænd, der har sex med mænd sammenlignet med andre mænd.
Penile kræftHPV findes i 60% af peniskræft , hovedsageligt HPV 16 og 18. De andre risikofaktorer er et svækket immunsystem , visse behandlinger for psoriasis , fravær af omskæring . Mere end fraværet af omskæring er det fraværet af grundlæggende hygiejne og tobak, der er risikofaktorer.
HalskræftDer har været en markant stigning siden 1970'erne i forekomsten af oropharyngeal pladecellekarcinom på trods af et fald i alkohol- og tobaksforgiftning. Denne stigning er relateret til inducerede HPV-kræftformer (KOHPV) og vedrører kræftformer i tonsillarummet og mundhulen. HPV-induceret oropharyngeal kræft har en anden klinisk præsentation end ENT kræft forbundet med alkohol og tobak:
| Klinisk træk ved HPV-relateret halscancer |
|---|
| Yngre alder på starten ( 35-45 år ) |
| Primær tumor normalt mindre uden klinisk tegn |
| Cervikale lymfeknuder er oftere til stede, afslørende og nogle gange store |
| Højere socioøkonomisk niveau |
| God generel tilstand og få komorbiditeter |
| Kræft generelt knyttet til seksuel praksis |
Effekten af vaccinen mod orale infektioner forbundet med KOHPV er demonstreret af: hos 2.627 patienter i alderen 18 til 33 år reducerede tetravalent vaccination orale HPV-infektioner med 88,2%; Hos forsøgspersoner i alderen 17 til 45 år viser testning for anti-HPV 16 og 18 antistoffer i spyt før og syv måneder efter vaccination i alle tilfælde serokonversion; efter den australske vaccinationskampagne var forekomsten af en lammende ENT-sygdom meget vanskelig at behandle: juvenil larynx papillomatose faldt fra 2012 til 2016 fra 0,16 til 0,022 / 100.000.
Der er ingen sekundær forebyggelse for denne type kræft.
Antal kræfttilfælde, der kan tilskrives HPV pr. År i USADenne tabel fra CDC viser, at livmoderhalskræft i USA kun tegner sig for 50% af HPV-kræft induceret hos kvinder.
Oropharyngeal cancer er den mest almindelige HPV-inducerede kræft hos mennesker og tegner sig for 80% af HPV-induceret cancer hos mennesker.
| Organ | Gennemsnitligt antal kræftformer | HPV-frekvens (%) | Gennemsnitligt antal kræftformer direkte forårsaget af HPV |
|---|---|---|---|
| Livmoderhalsen | 12.015 | 91 | 10.900 |
| Vagina | 862 | 75 | 600 |
| Vulva | 4.009 | 69 | 2.800 |
| Penis | 1.303 | 63 | 800 |
| Anus | 6,810 | 91 | 6.200 |
| Kvinder | 4,539 | 93 | 4.200 |
| Mand | 2.270 | 89 | 2.000 |
| Oropharinx | 19.000 | 70 | 13.500 |
| Kvinder | 3.460 | 63 | 2.200 |
| Mand | 15.540 | 72 | 11.300 |
| Total | 43.999 | 79 | 34.800 |
| Kvinder | 24 886 | 83 | 20.700 |
| Mand | 19,113 | 74 | 14.100 |
Andre kræftformer undersøgt
Ondartede tumorer i spiserøret er pladecellekarcinomer; adenocarcinomer udvikler sig i en Barretts spiserør. HPV ser ud til at være stærkt involveret i ætiologien for pladecellecarcinom i spiserøret ( squamous cell carcinoma , SCC): vi finder også koilocytter.
Den første undersøgelse, der beviser papillomavirusens rolle i dannelsen af esophageal læsioner, er et dyreforsøg. Highland kvæg i Skotland udviser ofte esophageal papillomas; eksperimentelt blev papillomatose induceret af bovint papillomavirus 4 (BPV4). Disse dyr udvikler ofte spiserørskræft, og 96% af dyrene med denne kræft bærer også BPV4-induceret papillomer. Indtagelse af bregner (som er rige på kræftfremkaldende stoffer og immunsuppressiva, f.eks. Azathioprin ) har vist sig at være en faktor i den ondartede transformation af papillomer.
Hos mennesker findes HPV ofte ved PCR i SCC (fra 25% til 40% i studier) af type 6, 11, 16, 18 og 30, men oftest af type 16. Hvad angår godartede læsioner, findes HPV hyppigere i nedskæringer af CCS fra lande med høj risiko eller høj risiko end i lande med lav risiko.
Det accepteres i øjeblikket, at HPV kun er en carcinogenesekofaktor med hensyn til pladecellecarcinomer i spiserøret, der virker i synergi med andre risikofaktorer ( nitrosaminer , mykotoksiner , forbrug af opium, tobak osv. Alkohol osv. ).
Kliniske manifestationer af papillomavirusinfektioner
Manifestation i slimhinderne
På niveauet af livmoderhalsenEn papillomavirusinfektion kan være fuldstændig asymptomatisk og kan muligvis ikke opdages før en udstrygningsscreening ved cytologiske ændringer i cellerne i livmoderhalsens pladeepitel . Den første fase eller den første produktive infektion med en onkogen virus eller ej manifesteres ved patognomoniske cellulære ændringer, hvilket resulterer i en celle kaldet koilocyt . Hvis der udføres cervikal biopsi, kan der findes ændringer i cervikal epitel kaldet CIN I eller intraepiteliel læsion med lav kvalitet. Denne infektion forsvinder spontant i 90% af tilfældene efter lang tid (op til to år).
De fleste kvinder, der er inficeret med virussen, har ingen cytologiske abnormiteter.
De såkaldte lavgradige histologiske læsioner (CIN 1) repræsenterer den forbigående ekspression af en produktiv infektion, som kun sjældent og langsomt udvikler sig (± fem år) til en højgradig histologisk læsion. Disse lavgradige læsioner har en signifikant tilbøjelighed til at regressere spontant: ca. 60% forsvandt efter 3 år og næsten 90% efter 10 års overvågning. De er meget almindelige hos unge kvinder.
Hvis den menneskelige krop ikke kan slippe af med virussen (viral clearance), vil virussen forårsage ændringer i cellekernens DNA, gradvist ledsaget af ændringer, der påvirker hele cellen. I begyndelsen er disse læsioner for minimale til at vide, om de er relateret til en HPV-infektion, og cytologen vil udtrykke sin tvivl ved udtrykket ASCUS, akronym på engelsk for cellulær ændring af ubestemt betydning. Derefter, hvis den malfigiale celle er dybt påvirket af virussen, forstørres dens kerne, cellen mister sin aflange form for at blive rund, det nukleo-cytoplasmatiske forhold vendes og bliver større end en. Hvis der udføres en biopsi, afhænger dybden af involveringen af det multicellulære pladeepitel (flere lag af celler) patologen om CIN II CIN II + eller CIN III. Alle disse termer er grupperet under udtrykket høj kvalitet intraepiteliel læsion i henhold til den nye Bethesda klassifikation.
Plan kondylomDe keratiniserede læsioner hæves let.
Juvenil larynx papillomatoseSjælden sygdom, der kan være livstruende på grund af dens tilbagevendende natur og respiratoriske placering. Det vises efter fem år eller forekommer hos unge voksne mellem tyve og fyrre. Det skyldes HPV 6 og 11. Den unge form er sandsynligvis relateret til transmission under fødslen, hvilket ikke er tilfældet med den voksne form.
Oral papillomatose florida Godartede spiserørstumorerDet humane papillomavirus (HPV) findes også i anden pladeepitel, i oropharyngeal slimhinde, men især i esophageal mucosa . HPV iagttages ofte der i godartede eller maligne læsioner, hvor det inducerer dannelsen af de patognomoniske celler på infektion: de koilocytter . Godartede læsioner i spiserøret er virale papillomer ( squamous cell papillomas , SCP).
Inddragelse af HPV er stærkt mistænkt i betragtning af eksistensen af en mere eller mindre udtalt koilocytose i disse læsioner, men beviset leveres kun af PCR i 20% af tilfældene (0% i lande med lav risiko for eksempel Finland, større end 50% i højrisikolande for eksempel Kina under en screeningskampagne for kræft i spiserøret.
Dette antyder, at HPV (i det væsentlige typer 6, 11 og 16), hvis det ikke er tilstrækkeligt at inducere dannelsen af papillomer, helt sikkert har en rolle som en kofaktor i udseendet af disse godartede tumorer. Det ser ud til, at meget få papillomer kan udvikle sig til pladecellecarcinom.
Hudmanifestation
1% til 2% af de inficerede mænd og kvinder vil have klinisk synlige eksofytiske vorter. Inkubationsperioden er ca. to til tre år for eksofytiske vorter, undtagelsesvis op til fire år efter usikker sex. Klinisk synlige eksofytiske læsioner er sjældent forbundet med kræft: kun visse genotyper af HPV er forbundet med kræft i livmoderhalsen, vulva, penis og anorektal kræft. Den DNA af visse HPV-serotyper menes at være til stede i mindst 80-90% af dysplastiske cervikale læsioner (intraepithelial cervikale neoplasia) og livmoderhalskræft (HPV 16, 18, 31, 33 eller 35). De genotyper (HPV 6 og 11), der oftest forårsager eksofytiske vorter, er ikke blevet forbundet med disse kræftformer.
Plantar vorter Almindelige vorter Flade vorter KondylomUdtryk bruges til at henvise til kønsvorter.
Vækster på huden eller slimhinderne i det anogenitale område er ofte multiple og polymorfe med eksofytisk udseende, der varierer mellem en fingerlignende eller blomkålsvækst og en papulær læsion. Det kan undtagelsesvis være placeret i den mundtlige zone. Hos mænd kan disse vorter udvikle sig på lang sigt til penis kræft .
Tilstedeværelsen af anogenitale vorter hos et barn bør øge muligheden for seksuelt misbrug.
Veruciform epidermodysplasiVerruciform epidermodysplasi (VE) eller Lutz-Lewandowsk syndrom skyldes en genetisk defekt. Sjælden genodermatose under indflydelse af det humane papillomavirus fører til udvikling af polymorfe hudlæsioner med høj risiko for hudkræft. I de fleste tilfælde overføres sygdommen på en autosomal recessiv måde . Imidlertid er der også rapporteret om kønsrelaterede og autosomale dominerende former for transmission .
En indonesisk fisker, Dede Koswara, fik tilnavnet "træmanden" på grund af den spektakulære infektion, han udviklede. Hele hendes krop blev dækket af vækster, der lignede svampe eller rødder, hvilket fik hendes hud til at virke som bark. Han blev opereret i 2008 med henblik på at genvinde et normalt udseende og liv. Han døde den30. januar 2016 (ikke relateret til denne sygdom).
Kæmpe kondylom eller Buschke-Loewenstein tumorOprindeligt beskrevet i 1925 på penis, kaldes den gigantiske kondylom undertiden Buschke-Loewenstein-tumor med henvisning til de læger, der beskrev dem for første gang. Denne læsion invaderer normalt lokale væv og heler ikke alene. På trods af en langsomt voksende lokal invasiv udvikling metastaserer kæmpe kondylom sjældent, men det har en høj grad af gentagelse. Dette kondylom er forårsaget af HPV 6 og HPV 11.
Bowenoid papulosePapillomavirus og graviditet
En 2016-undersøgelse viser en samlet prævalens af HPV ved normale graviditeter ved 17,5% (95% CI; 17,3 til 17,7) for livmoderhalsen, ved 8,3% (CI 95%; 7,6 til 9,1) for placentavæv, 5,7% (95% CI; 5,1 til 6,3) for fostervand og 10,9% (95% CI; 10,1 til 11,7) for navlestrengsblod.
På den anden side synes immundepression af graviditet ikke at forhindre, at virussen forsvinder i kroppen. Clearance er den samme som hos ikke-gravide kvinder.
Effekt af graviditet på HPV-infektioner
Hudlæsioner som condylomata acuminata kan vokse meget hurtigt under graviditet. Det er almindeligt, at de formerer sig i antal, eller at deres størrelse stiger kraftigt, men efter fødsel regresserer disse kondylomer spontant.
Condylomata acuminata er symptomatiske kønslæsioner forårsaget af det humane papillomavirus. Patienter med condylomata acuminata under graviditet er en særlig risikogruppe. Under graviditet er vaginale sekreter i kontakt med hud og slimhinder mere rigelige, hvilket betyder, at vulva ofte kommer i kontakt med HPV. Flere faktorer forbundet med graviditet kan fremme væksten af læsioner induceret af HPV, for eksempel graviditetshormoner og fysiologisk immunsuppression af graviditet. Condylomata acuminata under graviditet er normalt kendetegnet ved hurtigt voksende vorter.
Virkning af virusinfektion under graviditet
Ifølge en undersøgelse har kvinder, der fødte for tidligt, og dem, der havde abort, en signifikant højere hyppighed af HPV-infektion. Denne undersøgelse blev bekræftet af en anden, der forbandt risikoen ikke til tilstedeværelsen af HPV-infektion eller lavgradig læsion, men kun til tilstedeværelsen af højgradig læsion
Maternel-føtal transmissionOverførsel af HPV fra mor til barn på tidspunktet for fødslen blev påvist i 1989. Hos ca. 50% af nyfødte født af mødre inficeret med HPV findes det ved PCR i hulrummet. Mere end 50% af disse nyfødte var stadig bærere af samme type HPV 6 måneder efter fødslen. Overførsel af virussen under fostrets passage gennem moderens fødselskanal er sandsynligvis den mest almindelige årsag, men transplacental transmission er meget sandsynlig, fordi HPV-DNA er fundet i fostervæsken før noget brud på membranerne og i ledningsblod. Udseendet hos en baby af larynx papillomatose et par uger efter fødslen argumenterer for en transplacental passage.
Fødsel og papillomavirusinfektionI 1980'erne foreslog nogle et kejsersnit i tilfælde af cervikal kondylom til larynx papillomatose tilbagevendende infektion vanskelig at helbrede. I betragtning af den nuværende viden er muligheden for HPV-typing (laryngeal papillomatose på grund af type 6 og 11) denne holdning meget tvivlsom, især viden om, at HPV-infektionen er den mest asymptomatiske.
Virkning på fosteretder er ingen fostermisdannelse beskrevet i forbindelse med papillomavirusinfektion. Fostervækst er ikke nedsat.
Perinatal transmission af symptomatisk infektion ser ud til at være sjælden. Når det sker, er infektionen forbundet med kønsskader og beskadigelse af stemmebåndene. Længden af inkubationsperioden er ukendt. Normalt bliver perinatal transmission klinisk tydelig i de første to leveår.
Patogenicitet og genotype
Patogeniciteten af humane papillomavirus afhænger af:
- den inficerede persons immunstatus : immunmangler favoriserer denne type infektion (medfødt immunsuppression, transplantationer, HIV, immunsuppressive behandlinger, graviditet);
- eksistensen af rygning
- genetiske faktorer, der favoriserer den ondartede transformation af læsioner forårsaget af HPV;
- HPV typer: HPV-typer HPV 6 og 11 er årsagen benigne kutane læsioner og mucosal ( vorter fælles, fodvorter, flade vorter, anogenitale vorter, vorter genitale , epidermodysplasia verruciformis og larynx papillomer); HPV-typerne 16, 18, 31, 33 og 35 er forbundet med cervikal intraepithelial neoplasi og cancer af livmoderhalsen .
HPV 16 og 18 er de typer, der oftest er forbundet med epitelbeskadigelse af høj kvalitet, vedvarende sygdomstransformation og progression til invasiv kræft. HPV-serotyper 16 og 18 forårsager 25% af CIN I, 50 til 60% af CIN 2 til 3 og 70% af livmoderhalskræft.
Forebyggelse
Vaccination er den eneste effektive profylakse- metode, men dækker ikke alle virusstammer eller personer, der allerede er inficeret med virussen. Brug af kondomer er imidlertid ikke en pålidelig metode til beskyttelse for at beskytte mod virussen. Risikoen for forurening er direkte korreleret med antallet af seksuelle partnere, denne risiko stiger således kraftigt for hver yderligere partner. Nogle undersøgelser tyder på, at omskæring mindsker risikoen for transmission af virussen, men på ingen måde kan erstatte vaccination. Regelmæssig udstrygning kan opdage infektion en gang og overveje hurtig behandling. Den Høje Myndighed for Sundhed (HAS) anbefaler brugen af HPV-test som en første-linje screening for livmoderhalskræft fra en alder af 30. Som en forebyggende foranstaltning anbefales det at søge efter højrisiko-HPV ved hjælp af en cervikal prøve hos kvinder i alderen 30 til 65. Derudover gør brugen af HPV-testen i tilfælde af en negativ test det muligt at forlænge intervallet mellem to screeninger - fra hvert tredje år til hvert femte år efter tredive år. Før 30-årsalderen anbefaler HAS stadig test for celleændring ved udstrygning fra 25 til 30 år . Screening er for alle kvinder i alderen 25 til 65 , uanset om de er vaccinerede eller ej.
I 2019 undersøger HAS på anmodning af Agnès Buzyn spørgsmålet om interessen for en mere systematisk vaccination af drenge mod papillomavirus. Ministeren bemærker, at anti-HPV-vaccinationen i Australien, hvor det anbefales til unge mænd, har tilladt et drastisk fald i cirkulationen af virussen, og hun meddelte, at hun "ville følge rådene fra HAS" til dette emne. Det30. oktober 2019, ” HAS anbefaler udvidelse af anti-HPV-vaccination (…) for alle drenge i alderen 11 til 14 (…) med en mulig indhentning for alle unge og unge voksne i alderen 15 til 19” .
Vaccination vedrører hovedsageligt unge piger inden det første samleje. I Frankrig anbefales vaccination mellem 11 og 14 år, mens WHO anbefaler mellem 9 og 13 år. Vaccination er af interesse i en ældre alder hos kvinder, der aldrig er blevet inficeret med mindst en af de virale typer, der er indeholdt i vaccinen; i dette tilfælde har vaccinen den samme beskyttende virkning som hos yngre forsøgspersoner. I Frankrig havde kræftplanen 2014-2019 sat en minimumsdækning over for HPV på 60% hos piger, men i øjeblikket overstiger dækningsgraden ikke 30%, og den er den laveste i Europa. HAR anbefaler idecember 2019vaccination af drenge med opretholdelse af en specifik vaccinationsanbefaling til mænd, der har sex med mænd op til 26 år. Den vaccination til piger er uændret, og anbefales mellem 11 og 14 år, mens WHO anbefaler det mellem 9 og 13 år, men indhente kan forekomme op til 19 år. Vaccination fritager dig ikke fra fortsat screening af livmoderhalskræft.
Behandling og styring
Kondylomer er ofte tilbagevendende. Imidlertid observeres fuldstændig forsvinden af eksterne kønsvorter hos 80% af patienterne, der er hos dem. Der er ingen kur mod HPV-infektion. Efter behandling kan virussen stadig være til stede, selvom vorterne er forsvundet. Det er derfor vigtigt at overvåge genoptræden af læsioner i flere måneder efter resektion.
Ødelæggelse af fysiske agenter
Den hyppigst anvendte metode er elektrokoagulation med en elektrisk skalpel Flydende nitrogen eller endog excision med en saks i tilfælde af få læsioner og af analmargenen.
Ødelæggelse med kemiske agenser
Podofyllotoksin Fluorouracil ImiquimodBehandling under graviditet
Den kryoterapi knyttet til applikationen proanthocyanidins har givet gode resultater i denne undersøgelse.
Noter og referencer
- " HPV, en meget almindelig virus: kender du kondylom?" » , På pasportante.net . - HPV type 6 og 11 forårsager milde infektioner. De er dog ansvarlige for 90% af tilfældene af kønsvorter (kondylomer). Disse vorter udvikler sig sjældent til kræft. Men de kan forårsage seksuel dysfunktion og endda depression ud over at forstyrre ægteskabet.
- Allodocteurs.fr - Papillomavirus: hvordan man beskytter dig selv? - 23/4/2018
- (en) Walboomers JM, Jacobs MV, Manos MM. et al. ”Humant papillomavirus er en nødvendig årsag til invasiv livmoderhalskræft over hele verden” J Pathol. 1999; 189: 12-19.
- " Papillomavirus: vaccination anbefales til alle drenge " , på Haute Autorité de Santé (adgang 19. november 2020 )
- Sudinfo.be - Beskytter kondomer mod papillomavirusinfektioner? - 20. november 2014 .
- 20 minutter - Papillomavirus, WHO anbefaler vaccination fra 9 år - Derudover kan screening fra 18 år for papillomavirusinfektioner, der er ansvarlig for 99% af livmoderhalskræft, der dræber mere end 270.000 kvinder om året, udføres hvert femte år i tilfælde af negative resultater mod to år i øjeblikket i mange lande. .
- Papillomavirus: hvorfor unge drenge også skal vaccineres .
- (i) Harald zur Hausen , " Papillomaviruses og kræft: fra grundlæggende undersøgelser til klinisk implementering " , anmeldelser Nature Cancer , vol. 2, nr . 5,Maj 2002, s. 342–350 ( ISSN 1474-175X og 1474-1768 , DOI 10.1038 / nrc798 , læst online , adgang til 13. februar 2020 )
- (i) David Forman , Catherine Martel , Charles J. Lacey og Isabelle Soerjomataram , " Global Burden of human papillomavirus og beslægtede sygdomme " , Vaccine , bd. 30,november 2012, F12 - F23 ( DOI 10.1016 / j.vaccine.2012.07.055 , læst online , adgang til 13. februar 2020 )
- International Agency for Research on Cancer IARC. Monografier om evaluering af kræftfremkaldende risici for mennesker: biologiske stoffer. Humane papillomavirus. Flyvningen. 100B. Lyon, Frankrig: IARC; 2012.
- (i) Heidi M. Bauer , " Genital human papillomavirus i kvindelige universitetsstuderende som bestemt ved en PCR-metode " , JAMA: The Journal of American Medical Association , vol. 265, nr . 4,23. januar 1991, s. 472 ( ISSN 0098-7484 , DOI 10.1001 / jama.1991.03460040048027 , læst online , konsulteret den 14. februar 2020 ).
- Guan J, Bywaters SM, Brendle SA, Ashley RE, Makhov AM, Conway JF, Christensen ND, Hafenstein S, “ Cryoelectron Microscopy Maps of Human Papillomavirus 16 Reveal L2 Densities and Heparin Binding Site ”, Structure , vol. 25, nr . 2februar 2017, s. 253–263 ( PMID 28065506 , DOI 10.1016 / j.str.2016.12.001 ).
- (en) IARC , biologiske agenter ,2012( ISBN 978-92-832-1319-2 og 978-92-832-0134-2 , læs online ).
- François Denis, vira, der overføres fra mor til barn , Paris, John Libey Eurotext,1999, 464 s. ( ISBN 2-7420-0195-6 , læs online ) , s. 278 og 284.
- “ Cervikal intraepitelial neoplasi - en oversigt | ScienceDirect Topics ” , på www.sciencedirect.com (adgang 20. februar 2020 ) .
- (i) Bernard HU, Burk RD, Chen Z, van Doorslaer K zur Hausen H, de Villiers EM. “Klassificering af papillomavirus (PV) baseret på 189 PV-typer og forslag til taksonomiske ændringer” Virology 2010; 401 (1): 70-9. DOI : 10.1016 / j.virol.2010.02.002 .
- (i) Schiffman M, Castle PE, Jeronimo J, Rodriguez AC, Wacholder S, "Humant papillomvirus og livmoderhalskræft," Lancet 2007; 370: 890-907.
- Animation, der viser forskellige generes rolle under infektionen af et pladepitel med HPV 16 .
- " Anbefaling om udvidelse af vaccination mod papillomavirus til drenge " , om Haute Autorité de Santé (adgang til 11. februar 2020 ) .
- [video] HPV-infektion på YouTube .
- (i) Ana Cecilia Rodríguez , Mark Schiffman , Rolando Herrero og Sholom Wacholder , " hurtig clearance af human papillomavirus og implikationer for Klinisk Fokus på vedvarende infektioner " , JNCI: Journal of National Cancer Institute , Vol. 100, nr . 7,2. april 2008, s. 513–517 ( ISSN 0027-8874 , PMID 18364507 , PMCID PMC3705579 , DOI 10.1093 / jnci / djn044 , læst online , adgang 16. februar 2020 ).
- (in) Weinstock H, Berman S, Cates W. "Seksuelt overførte infektioner hos amerikansk ungdom: forekomst og prævalens Estimater; 2000 " Perspect Sex Reprod Health 2004; 36: 6-10.
- Estimatet af prævalensen afhænger faktisk af de teknikker, der anvendes til påvisning af papillomavirus: søg efter genomet, efter specifikke antistoffer. Tilstedeværelsen af virussen betyder ikke nødvendigvis, at der er en symptomatisk infektion.
- (i) Eileen F. Dunne, Elizabeth R. Unger, Maya Sternberg, Geraldine McQuillan, David C. Swan, Sonya S. Patel, Lauri E. Markowitz. “Udbredelse af HPV-infektion blandt kvinder i USA” JAMA. 2007; 297: 813-819.
- (in) Gillian Prue , " Beskyttelse af drenge såvel som piger ved vaccination af kontre humant papillomavirus Kan reducere forekomsten af kønsvorter og flere kræftformer blandt begge køn " , British Medical Journal , bind. 349,2014( DOI https://dx.doi.org/10.1136/bmj.g4834 , resumé ).
- (en) Shandra Devi Balasubramaniam , Venugopal Balakrishnan , Chern Ein Oon og Gurjeet Kaur , " Key Molecular Events in Cervical Cancer Development " , Medicina , vol. 55, nr . 7,17. juli 2019, s. 384 ( ISSN 1010-660X , PMID 31319555 , PMCID PMC6681523 , DOI 10.3390 / medicina55070384 , læst online , adgang 16. februar 2020 ).
- Mark Schiffman , John Doorbar , Nicolas Wentzensen og Silvia de Sanjosé , ” Carcinogenic human papillomavirus infection ”, Nature Reviews Disease Primers , vol. 2, n o 1,december 2016( ISSN 2056-676X , DOI 10.1038 / nrdp.2016.86 , læse online , adgang 1 st februar 2020 ).
- (da) Jan MM Walboomers , Marcel V. Jacobs , M. Michele Manos og F. Xavier Bosch , " Humant papillomavirus er en nødvendig årsag til invasiv livmoderhalskræft over hele verden " , The Journal of Pathology , bind. 189, nr . 1,1999, s. 12–19 ( ISSN 1096-9896 , DOI 10.1002 / (SICI) 1096-9896 (199909) 189: 13.0.CO; 2-F , læst online , adgang 14. februar 2020 ).
- (in) N. Munoz , FX Bosch , S. de Sanjose og L. Tafur , " The causal link entre human papillomavirus and invasive cervical cancer: A population-based case-control study in Colombia and Spain " , International Journal of Cancer , vol. 52, nr . 5,1992, s. 743–749 ( ISSN 1097-0215 , DOI 10.1002 / ijc.2910520513 , læst online , adgang til 14. februar 2020 ).
- Alexander Meisels og Carol Morin , " Human papillomavirus og kræft i livmoderhalsen ", Gynecologic Oncology , bind. 12, nr . 2Oktober 1981, S111-S123 ( ISSN 0090-8258 , DOI 10,1016 / 0090-8258 (81) 90.066-4 , læse online , adgang 1 st februar 2020 ).
- Christine Bergeron , Guglielmo Ronco , Miriam Reuschenbach og Nicolas Wentzensen , “ The clinical impact of using p16INK4aimmunochemistry in cervical histopathology and cytology: En opdatering af den seneste udvikling ”, International Journal of Cancer , vol. 136, nr . 12,12. maj 2014, s. 2741-2751 ( ISSN 0020-7136 , DOI 10,1002 / ijc.28900 , læse online , adgang 1 st februar 2020 ).
- Katrina F. Brown , Harriet Rumgay , Casey Dunlop og Margaret Ryan , " Den del af kræft, der kan tilskrives modificerbare risikofaktorer i England, Wales, Skotland, Nordirland og Det Forenede Kongerige i 2015 ", British Journal of Cancer , vol. 118, nr . 8,april 2018, s. 1130–1141 ( ISSN 1532-1827 , PMID 29567982 , PMCID 5931106 , DOI 10.1038 / s41416-018-0029-6 , læst online , adgang til 12. februar 2020 ).
- JJ Carter , MM Madeleine , K. Shera og SM Schwartz , " Human papillomavirus 16 og 18 L1 serologi sammenlignet på tværs af anogenitale kræftsteder ", Cancer Research , vol. 61, nr . 5,1 st marts 2001, s. 1934–1940 ( ISSN 0008-5472 , PMID 11280749 , læst online , adgang til 12. februar 2020 ).
- (in) L. Alemany , Mr. Saunier , L. Tinoco og B. Quirós , " Stort bidrag fra humant papillomavirus i vaginale neoplastiske læsioner: En verdensomspændende undersøgelse i 597 prøver " , European Journal of Cancer , vol. 50, nr . 16,november 2014, s. 2846–2854 ( DOI 10.1016 / j.ejca.2014.07.018 , læst online , adgang til 12. februar 2020 ).
- Hugo De Vuyst , Gary M. Clifford , Maria Claudia Nascimento og Margaret M. Madeleine , " Forekomst og type distribution af humant papillomavirus i karcinom og intraepitelialneoplasi af vulva, vagina og anus: en meta-analyse ", International Journal of Cancer , bind. 124, nr . 7,1 st april 2009, s. 1626–1636 ( ISSN 1097-0215 , PMID 19115209 , DOI 10.1002 / ijc.24116 , læst online , adgang til 12. februar 2020 ).
- (in) Maria Blomberg Soren Friis , Christian Munk og Andrea Bautz , " Kønsvorter og risiko for kræft: En dansk undersøgelse af næsten 50.000 patienter med kønsvorter " , The Journal of Infectious Diseases , bind. 205, nr . 10,15. maj 2012, s. 1544–1553 ( ISSN 1537-6613 og 0022-1899 , DOI 10.1093 / infdis / jis228 , læst online , adgang til 12. februar 2020 ).
- “ Risici og årsager | Anal kræft | Cancer Research UK ” , på about-cancer.cancerresearchuk.org (adgang til 12. februar 2020 ) .
- (i) Andrew E. Grulich , Mary I. Poynten , Dorothy A. Machalek og Fengyi Jin , " The epidemiologi anal cancer " , seksuel sundhed , vol. 9, n o 6,2012, s. 504 ( ISSN 1448-5028 , DOI 10.1071 / SH12070 , læst online , adgang til 12. februar 2020 ).
- “ Risici og årsager | Penile kræft | Cancer Research UK ” på www.cancerresearchuk.org (adgang til 12. februar 2020 ) .
- " Vacciner piger og drenge mod humant papillomavirus (HPV): en nødvendighed for at eliminere kræft i livmoderhalsen, men også i oropharynx, i mundhulen og i anus " , på National Academy of Medicine | En institution i sin tid ,26. september 2019(adgang til 11. februar 2020 ) .
- Anil K. Chaturvedi , Barry I. Graubard , Tatevik Broutian og Robert KL Pickard , “ Effekt af profylaktisk human papillomavirus (HPV) vaccination på oral HPV-infektion blandt unge voksne i USA ”, Journal of Clinical Oncology , vol. 36, nr . 3,28. november 2017, s. 262–267 ( ISSN 0732-183X , PMID 29182497 , PMCID PMC5773841 , DOI 10.1200 / JCO.2017.75.0141 , læst online , adgang til 11. februar 2020 ).
- (i) Ligia A. Pinto , Troy J. Kemp , B. Nelson Torres og Kimberly Isaacs-Soriano , " Quadrivalent human papillomavirus (HPV) Vaccine inducerer HPV-specifikke antistoffer i mundhulen: Resultater fra Mid-Adult Male Vaccine Trial ” , The Journal of Infectious Diseases , bind. 214, nr . 8,15. oktober 2016, s. 1276–1283 ( ISSN 0022-1899 , DOI 10.1093 / infdis / jiw359 , læst online , adgang til 11. februar 2020 ).
- Novakovic D, Cheng ATL, Zurynski Y et al. Prospektiv undersøgelse af forekomsten af tilbagevendende respiratorisk papillomatose efter ungdomsudbrud efter implementering af et nationalt HPV-vaccinationsprogram. J Inficere Dis 2018; 217: 208-1.
- (da-US) “ Hvor mange kræftformer er forbundet med HPV hvert år? » , På www.cdc.gov ,21. august 2019(adgang 14. februar 2020 ) .
- (i) Jarrett WFH McNeil PE Grimshaw TR Selman IE McIntyre WIM. “Højincidensområdet kvægcancer med en mulig interaktion mellem et miljømæssigt kræftfremkaldende middel og et papillomavirus” Nature 1978; 274: 215-217.
- (en) Jarrett WFH. “Miljømæssige kræftfremkaldende stoffer og papillomavirus i patogenesen af kræft” Proc R Soc Lond B. 1987; 231: 1-11.
- (en) Campo MS. "Papillomer og kræft hos kvæg" Cancer Surv. 1987; 6: 39-54.
- (en) Chang F, Syrjänen S, Shen Q, Ji HX, Syrjänen K. "Human papillomavirus (HPV) DNA i esophageal precancer-lektioner og pladecellecarcinomer fra Kina" Int J Cancer 1990; 45: 21-25.
- (in) Chang F, Syrjänen SM, Wang I, Syrjänen K. "Infektiøse stoffer i etiologien af spiserørskræft" Gastroenterology 1992; 103: 1336-1348.
- (en) Miller BA, M Davidson, Myerson D, J Icenogle, Lanier AP, Tan J Beckmann AM. “Human papillomavirus type 16 DNA i esophageal carcinomas from Alaska native” Int J Cancer 1997; 71: 218-222.
- (in) Syrjänen K. og S. Syrjänen 2000. Papillomavirusinfektioner i human patologi. J. Wiley and Sons, New York.
- (en) Syrjänen KJ. “Histologiske ændringer identiske med doser af kondylomatøse læsioner fundet i esophageal squamous cell carcinomas” Arc Geschwulstforsch. 1982; 52: 283-292.
- (en) Chang F, E Janatuinen, Pikkarainen P, Syrjänen S, Syrjänen K. " Esophageal squamous cell papilloma. Manglende påvisning af humant papillomavirus-DNA ved in situ hybridisering og polymerasekædereaktion » Scand J Gastroenterol. 1991; 26: 535-45.
- (in) Li T, ZM Lu Chen KN, Guo M, HP Xing Mei Q, Yang HH, Lechner JF, Ke Y. "Human papillomavirus type 16 er signifikant årsinfektionsfaktor i den høje forekomst af spiserørskræft i Anyang-området af Kina ” Carcinogenesis 2001; 22: 929-934.
- Chang et al. 1991.
- (in) Van Custen E Geboes K Vantrappen G. " Ondartet degeneration af esophageal squamous papilloma associeret med det humane papillomavirus " Gastroenterol . 1992; 103: 1119-20.
- " Condyloma acuminata: om et klinisk tilfælde " , på tandlægenes post ,21. november 2012.
- Folkesundhed Agency of Canada , ” humant papillomvirus (HPV) og mænd: Spørgsmål og svar, ” om AEM ,18. juni 2007(adgang til 12. februar 2020 ) .
- http://sidasciences.inist.fr/?Cancer-du-penis-lie-au .
- (i) Dede Koswara, den 37-årige studerende kendt som "Tree Man" .
- Artikel, der fortæller operationen .
- Buschke A, Lowenstein L. Über carcinomahnliche Condylomata Acuminata des Penis. Klin Wochenschr. 1925; 4: 726–728.
- Creasman C, Haas PA, Fox TA, Jr, Balazs M. malign transformation af anorektale giant condyloma acuminatum (Buschke-Löwenstein tumor) Dis Colon Rectum. 1989; 32: 481-487.
- (da) Lea Maria Margareta Ambühl og Ulrik Baandrup , " Human papillomavirusinfektion som en mulig årsag til spontan abort og spontan for tidlig fødsel " , om smitsomme sygdomme i obstetrik og gynækologi ,2016( PMID 27110088 , PMCID PMC4826700 , DOI 10.1155 / 2016/3086036 , adgang til 17. februar 2020 ) .
- (in) Gintautas Domža , Živilė Gudlevičienė Janina Didžiapetrienė og Konstantinas Povilas Valuckas , " Human papillomavirus infektion hos gravide kvinder " , Archives of Gynecology and Obstetrics , vol. 284, nr . 5,november 2011, s. 1105–1112 ( ISSN 0932-0067 og 1432-0711 , DOI 10.1007 / s00404-010-1787-4 , læst online , adgang til 19. februar 2020 ).
- Cohen E, Levy A, Holcberg G, Wiznitzer A, Mazor M og Sheiner E: Perinatale resultater ved graviditet med condyloma acuminata. Arch Gynecol Obstet. 283: 1269-1273. 2011.
- Wiley DJ, Douglas J, Beutner K, Cox T, Fife K, Moscicki AB og Fukumoto L: Eksterne kønsvorter: Diagnose, behandling og forebyggelse. Clin Infect Dis. 35 (Suppl 2): S210 - S224. 2002.
- (i) Marian C. Aldhous , Ramya Bhatia , Roz Pollock og Dionysis Vragkos , " HPV-infektion og præ-term fødsel: en datakoblingsundersøgelse ved hjælp af skotske sundhedsdata " , Wellcome Open Research , vol. 4,8. marts 2019, s. 48 ( ISSN 2398-502X , PMID 30984880 , PMCID PMC6436145 , DOI 10.12688 / wellcomeopenres.15140.1 , læst online , adgang til 19. februar 2020 ).
- (i) Xavier Bosch og Diane Harper , " Forebyggelsesstrategier af livmoderhalskræft i HPV-vaccinen æra " , Gynækologisk onkologi , vol. 103, nr . 1,1 st oktober 2006, s. 21–24 ( ISSN 0090-8258 og 1095-6859 , PMID 16919714 , DOI 10.1016 / j.ygyno.2006.07.019 , læst online , adgang 16. februar 2020 ).
- Moscicki AB, Hills N, Shiboski S, et al. Risici for hændelse af human papillomavirusinfektion og lavgradig planocellulær intraepiteliel læsionsudvikling hos unge kvinder. Jama. 2001; 285: 2995-3002.
- Wawer MJ, Tobian AAR, Kigozi G og Als. Effekt af omskæring af hiv-negative mænd på overførsel af humant papillomavirus til hiv-negative kvinder: et randomiseret forsøg i Rakai, Uganda , Lancet, 2011; 377: 209-218.
- " Screening for livmoderhalskræft: HPV-test, der anbefales til kvinder over 30 år " , på Haute Autorité de Santé (adgang til 12. februar 2020 ) .
- " Sådan screenes for livmoderhalskræft | Biofutur ” (adgang 23. april 2021 )
- AFP , [SEAActu17h -20190123 Kræft: skal drenge vaccineres mod papillomavirus? ], Videnskab og fremtiden ,22. januar 2019.
- AFP , humant papillomavirus: vaccinen udvides snart til at omfatte drenge? , Verden .
- 3% af det første samleje finder sted inden 15 år .
- (i) Nubien Munoz, Ricardo Manalastas, Punee Pitisuttithum, Damrong Tresukosol Joseph Monsonego Kevin Ault, Christine Clavel, Joaquin Luna, Evan Myers, Sara Hood, Oliver Bautista, Janine Bryan, Frank J. Taddeo, Mark T. Esser, Scott Vuocolo , Richard M. Haupt, Eliav Barr og Alfred Saah. “Sikkerhed, immunogenicitet og effektivitet af firkantet humant papillomavirus (type 6, 11, 16, 18) rekombinant vaccine hos kvinder i alderen 24-45 år: et randomiseret, dobbeltblindt forsøg” Lancet 2009; Flyvningen. 373.
- (en) " Sundhedsteknologivurdering (HTA) for at udvide den nationale immuniseringsplan til at omfatte HPV-vaccination af drenge " [PDF] , på hiqa.ie (en) ,4. december 2018(adgang 14. marts 2020 ) .
- (in) Li-Juan Yang , Dong-Ning Zhu , Yan-Ling Dang og Xiong Zhao , " Behandling af condyloma acuminata hos gravide kvinder med kryoterapi kombineret med proanthocyanidiner: Resultat og sikkerhed " , Eksperimentel og terapeutisk medicin , bind. 11, nr . 6,juni 2016, s. 2391–2394 ( ISSN 1792-0981 og 1792-1015 , PMID 27284325 , PMCID PMC4887779 , DOI 10.3892 / etm.2016.3207 , læst online , adgang 19. februar 2020 )
Se også
Bibliografi
- "Humane papillomavirus" , IARC-monografier om evaluering af kræftfremkaldende risici for mennesker (IARC-monografier), bind 64, 1995.
- “Human Papillomaviruses” , IARC-monografier om evaluering af kræftfremkaldende risici for mennesker (IARC-monografier), bind 90, 2007.
- "Human papillomavirus" Prescrire , nr . 280, 112-117 sider,februar 2007.
Relaterede artikler
- Papillomavirus
- Humant papillomavirus E6-E7 proteiner
- Human papillomavirus infektion vaccine
- Virus
- Virologi
eksterne links
- Websted for det franske nationale referencecenter for HPV , Institut Pasteur
- Generel offentlig side om alle aspekter af HPV HPV: Dine spørgsmål besvaret